Choroba Pageta kości – kompletny przewodnik po objawach, diagnostyce i nowoczesnym leczeniu
Czym jest choroba Pageta kości i jakie są jej główne przyczyny?
Wyobraź sobie, że twoje kości, zamiast być solidnym i stabilnym rusztowaniem, wpadają w chaotyczny cykl niekontrolowanej przebudowy. To właśnie sedno tego, czym jest choroba Pageta. Mimo że jest to drugie najczęstsze schorzenie metaboliczne kości po osteoporozie, dla wielu osób pozostaje zagadką.
To przewlekła choroba, która zakłóca normalny proces regeneracji tkanki kostnej, prowadząc do powstawania kości, które są słabsze, większe i bardziej podatne na deformacje i złamania. Co ciekawe, leczenie wciąż budzi dyskusje – już w 2015 roku eksperci wskazywali, że wiele zaleceń dotyczących choroby Pageta nie ma solidnego oparcia w dowodach naukowych(1).
Definicja: Co to jest osteitis deformans?
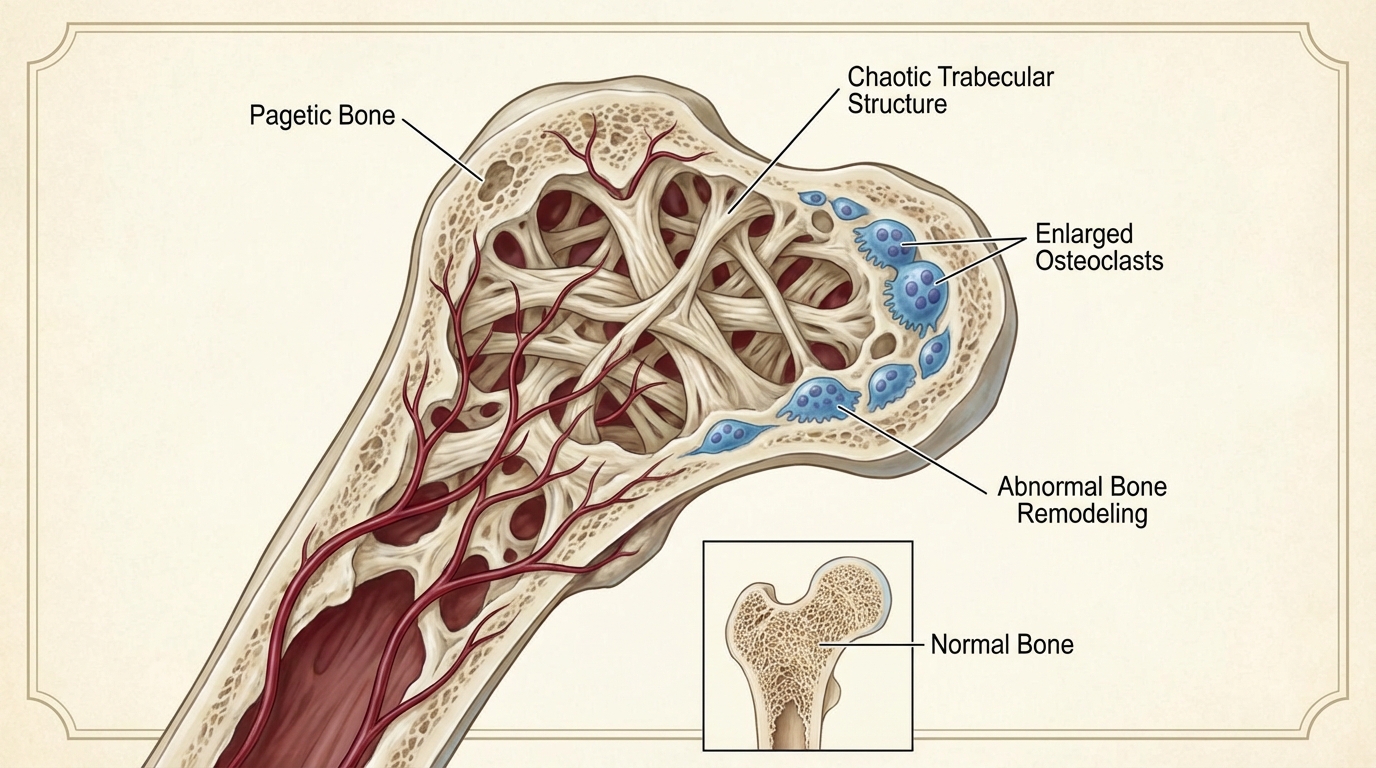
Choroba Pageta, znana również pod swoją historyczną nazwą osteitis deformans (zapalenie kości zniekształcające), to ogniskowe zaburzenie metabolizmu kostnego. W dotkniętych chorobą obszarach proces przebudowy kości – zwany remodelingiem – wymyka się spod kontroli.
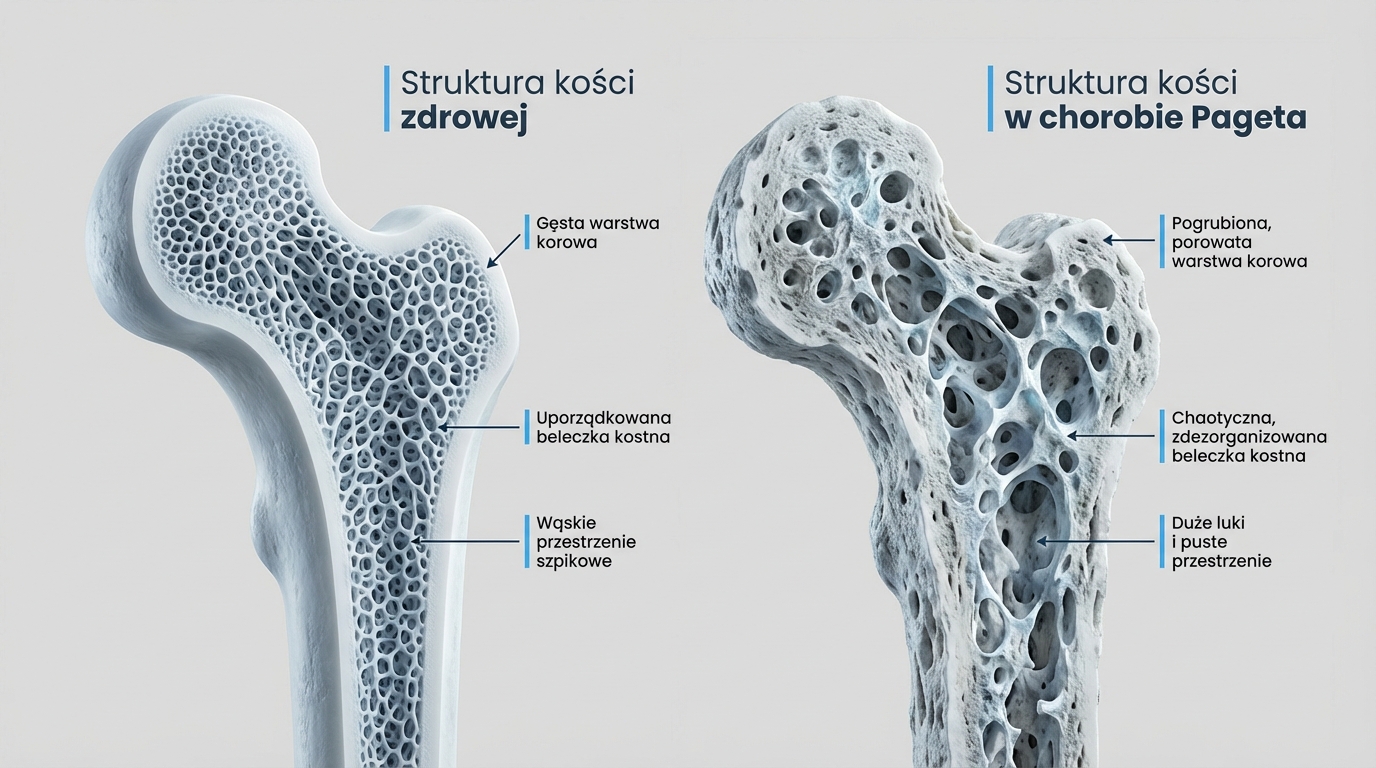
W zdrowej kości stare komórki kostne (osteoklasty) są systematycznie usuwane, a na ich miejsce powstają nowe, silne komórki (osteoblasty). W chorobie Pageta osteoklasty stają się nadaktywne i w szalonym tempie niszczą tkankę kostną. W odpowiedzi osteoblasty próbują nadrobić straty, ale robią to w pośpiechu i chaosie, tworząc nową kość, która jest słabo zorganizowana, silnie unaczyniona i mechanicznie słabsza od zdrowej.
Ten proces może dotyczyć jednej lub wielu kości. Najczęściej choroba atakuje miednicę, kręgosłup, czaszkę i kości długie kończyn, takie jak kość udowa czy piszczelowa.
Kluczowe statystyki: Kogo najczęściej dotyka choroba?
Choroba Pageta nie jest schorzeniem powszechnym, ale jej częstość rośnie z wiekiem. To choroba osób starszych, rzadko diagnozowana przed 40. rokiem życia.
Według danych z Merck Manual, choroba Pageta kości dotyka około 2-3% dorosłych powyżej 55 roku życia w Stanach Zjednoczonych, z niewielką przewagą mężczyzn(3). Co ciekawe, częstość jej występowania wzrasta z wiekiem, chociaż ogólna zapadalność na tę chorobę w ostatnich latach wydaje się spadać(3), prawdopodobnie z powodu zmian w czynnikach środowiskowych.
Występowanie choroby ma również wyraźne podłoże geograficzne. Jest częstsza w krajach Europy Zachodniej (szczególnie w Wielkiej Brytanii), a także w Australii i Nowej Zelandii, co sugeruje, że oprócz wieku i płci, rolę odgrywają czynniki genetyczne i środowiskowe.
Genetyczne podłoże: Rola mutacji SQSTM1 i innych genów
Przez lata przyczyny choroby Pageta pozostawały niejasne, ale dziś wiemy, że genetyka odgrywa kluczową rolę. Najsilniejszy związek wykazano z mutacjami w genie SQSTM1.
Mutacje te występują u około 10-15% pacjentów ze sporadyczną postacią choroby i aż u 40-50% pacjentów z postacią rodzinną. Gen SQSTM1 koduje białko, które jest kluczowe dla prawidłowego funkcjonowania osteoklastów – komórek niszczących kość. Jego mutacja prowadzi do ich nadmiernej aktywacji i chaotycznej resorpcji kości.
Oprócz SQSTM1, badania wskazują na rolę innych genów, które mogą zwiększać podatność na chorobę, chociaż ich wpływ jest mniejszy. Ta genetyczna predyspozycja wyjaśnia, dlaczego choroba często występuje rodzinnie – jeśli masz krewnego pierwszego stopnia z chorobą Pageta, twoje ryzyko zachorowania jest nawet 7-10 razy wyższe.
Mimo postępów w genetyce, leczenie pozostaje głównym tematem dyskusji. Najnowsze wytyczne, jak te opublikowane przez włoskie towarzystwa naukowe w 2024 roku, coraz odważniej sugerują leczenie większości, jeśli nie wszystkich przypadków, ze względu na bezpieczeństwo i skuteczność nowoczesnych leków(2).
Jak rozpoznać chorobę Pageta? Objawy i wczesne sygnały ostrzegawcze
W przypadku choroby Pageta objawy mogą być bardzo podstępne. Często choroba rozwija się latami w ukryciu, a pierwsze dolegliwości są tak niespecyficzne, że łatwo je zbagatelizować lub przypisać zwykłemu „zużyciu” związanemu z wiekiem. Dlatego znajomość wczesnych sygnałów jest kluczowa.
Co ciekawe, nawet w środowisku medycznym istnieją kontrowersje dotyczące tego, jak i kiedy reagować. Już w 2015 roku eksperci wskazywali, że leczenie bólu kostnego w chorobie Pageta nie zostało odpowiednio uwzględnione w wytycznych, pomimo silnych dowodów na jego skuteczność(1). To pokazuje, jak ważne jest, aby pacjenci sami byli świadomi swoich objawów.
Ból kostny: Kiedy powinien niepokoić?
Ból to najczęstszy i często pierwszy objaw choroby Pageta. Ale nie jest to zwykły ból stawów po wysiłku. Ma charakterystyczne cechy, które powinny zwrócić twoją uwagę.
Po pierwsze, jest to ból głęboki, tępy i uporczywy. Nie ustępuje po odpoczynku, a wręcz może się nasilać w nocy. Często lokalizuje się w konkretnym miejscu, np. w dolnej części pleców, miednicy, udzie lub podudziu, jeśli choroba dotknęła tych kości.
Po drugie, ból może być odczuwany jako ciepło w okolicy chorej kości. Wynika to ze zwiększonego unaczynienia i aktywności metabolicznej w miejscu chaotycznej przebudowy. Możesz nawet wyczuć, że skóra nad tą kością jest cieplejsza w dotyku.
Ból w chorobie Pageta ma kilka przyczyn. Może wynikać z samego procesu chorobowego w kości, z mikropęknięć, z ucisku na okoliczne nerwy przez powiększoną kość, a w zaawansowanych przypadkach – z rozwoju zmian zwyrodnieniowych w sąsiednich stawach.
Jeśli masz ból kostny, który nie mija, jest głęboki, nasila się w nocy i towarzyszy mu uczucie ciepła, nie zwlekaj z konsultacją u lekarza. To może być sygnał, że twoje kości potrzebują pomocy.
Deformacje kości: Najczęstsze zmiany kształtu
Gdy choroba Pageta postępuje, chaotyczna przebudowa kości prowadzi do ich powiększenia i zniekształcenia. Te zmiany mogą być widoczne gołym okiem lub wyczuwalne pod skórą.
Jedną z najbardziej charakterystycznych deformacji jest pogrubienie i wygięcie kości długich, takich jak kość udowa czy piszczelowa. Noga może przybrać łukowaty kształt, co często prowadzi do skrócenia kończyny i problemów z chodem.
W przypadku zajęcia czaszki dochodzi do jej powiększenia. Możesz zauważyć, że czapka lub okulary, które nosiłeś od lat, nagle stały się za ciasne. Czoło może stać się bardziej wypukłe, a twarz przybrać charakterystyczny „kwadratowy” kształt.
Krzywizny kręgosłupa, szczególnie w odcinku lędźwiowym, są kolejnym częstym objawem. Prowadzą one do pochylenia sylwetki do przodu (kifozy) i mogą powodować przewlekły ból pleców oraz problemy z równowagą.
Te deformacje nie są tylko problemem kosmetycznym. Powiększona, słaba kość może uciskać na sąsiednie struktury, prowadząc do poważnych komplikacji, takich jak uszkodzenie nerwów czy zaburzenia słuchu.
Objawy neurologiczne: Ucisk na nerwy i naczynia
Gdy kość powiększa się w ciasnej przestrzeni, jaką jest kanał kręgowy lub czaszka, zaczyna uciskać na delikatne struktury nerwowe i naczyniowe. To właśnie te objawy neurologiczne często są najbardziej niepokojące i skłaniają do szukania pomocy.
Jeśli choroba Pageta zaatakowała kręgosłup, może dojść do zwężenia kanału kręgowego i ucisku na korzenie nerwowe. Objawia się to:
- Bólem promieniującym do kończyn (rwa kulszowa, rwa barkowa).
- Drętwieniem i mrowieniem w rękach lub nogach.
- Osłabieniem siły mięśniowej, a w skrajnych przypadkach nawet niedowładem.
- Zaburzeniami czucia.
Gdy choroba dotyka kości czaszki, może uciskać nerwy czaszkowe. Najczęściej dotyczy to nerwu słuchowego, prowadząc do postępującej utraty słuchu, szumów usznych lub zawrotów głowy. Rzadziej może dojść do ucisku na nerwy wzrokowe, co objawia się zaburzeniami widzenia.
W ekstremalnie rzadkich przypadkach, gdy kość czaszki znacznie się pogrubi, może dojść do ucisku na naczynia krwionośne zaopatrujące mózg, co grozi niedokrwieniem.
Warto podkreślić, że współczesne podejście do leczenia jest coraz bardziej zdecydowane. Według najnowszych wytycznych z 2024 roku, leczenie choroby Pageta jest obowiązkowe we wszystkich objawowych przypadkach już przy rozpoznaniu(2). Nie czekaj więc z konsultacją, jeśli zauważysz którykolwiek z tych objawów.
Diagnostyka choroby Pageta: Od badań laboratoryjnych po obrazowe
Gdy podejrzewasz u siebie chorobę Pageta lub lekarz zasugerował taką możliwość, diagnostyka przypomina układanie puzzli. Żadne pojedyncze badanie nie daje pewnej odpowiedzi – dopiero połączenie wyników laboratoryjnych i obrazowych tworzy pełny obraz tego, co dzieje się w twoich kościach.
Co ważne, nawet w kwestii diagnostyki istnieją kontrowersje. Jak wskazywano już w 2015 roku, wiele zaleceń dotyczących postępowania w chorobie Pageta nie ma solidnego oparcia w dowodach naukowych(1). Dlatego tak istotne jest, abyś rozumiał, jakie badania są wykonywane i dlaczego.
Fosfataza alkaliczna (ALP): Kluczowy marker choroby
Jeśli istnieje jedno badanie krwi, które jest nieodłącznym elementem diagnostyki i monitorowania choroby Pageta, to jest to poziom fosfatazy alkalicznej (ALP). To enzym, którego stężenie we krwi odzwierciedla aktywność komórek kościotwórczych (osteoblastów).
W chorobie Pageta, gdzie osteoblasty pracują w szalonym tempie, próbując nadążyć za chaotyczną resorpcją, poziom ALP jest zwykle znacznie podwyższony – często 2-3 krotnie powyżej górnej granicy normy. Im wyższe ALP, tym większa jest aktywność choroby.
Ale uwaga: podwyższone ALP nie jest specyficzne tylko dla choroby Pageta. Może występować także w innych schorzeniach kości i wątroby. Dlatego lekarz zawsze zleca oznaczenie frakcji kostnej ALP lub innych markerów obrotu kostnego, takich jak propeptyd N-końcowy prokolagenu typu I (PINP), aby potwierdzić, że źródłem enzymu jest właśnie kość.
ALP służy nie tylko do diagnozy, ale także do monitorowania skuteczności leczenia. Jeśli terapia działa, poziom ALP powinien stopniowo spadać, aż osiągnie wartość prawidłową lub bliską normie. To jeden z najważniejszych wskaźników, że choroba została „uśpiona”.
Badania obrazowe: RTG, scyntygrafia, TK i MRI – które wybrać?
Badania obrazowe pozwalają zobaczyć, co dokładnie dzieje się w twoich kościach. Każde z nich ma inne zastosowanie i uzupełnia się wzajemnie.
Rentgen (RTG) to zwykle pierwsze badanie obrazowe. W chorobie Pageta charakterystyczne zmiany to:
- Pogrubienie warstwy korowej kości.
- Zgrubienie i rozrzedzenie struktury beleczkowej.
- Deformacje (wygięcia, powiększenie) kości.
- W zaawansowanych przypadkach – mikropęknięcia na powierzchni kości.
Scyntygrafia kości z użyciem znacznika radioaktywnego (np. technetu) to badanie, które pokazuje, które kości są aktywne metabolicznie. W miejscach zajętych przez chorobę Pageta dochodzi do intensywnego wychwytu znacznika, co na obrazie wygląda jak jasne, „gorące” plamy. To badanie jest nieocenione do oceny rozległości choroby – pokazuje wszystkie aktywne ogniska, nawet te, które nie dają jeszcze objawów.
Tomografia komputerowa (TK) i Rezonans magnetyczny (MRI) są wykorzystywane w bardziej złożonych przypadkach. TK doskonale pokazuje szczegóły struktury kostnej, co jest przydatne przy planowaniu zabiegów chirurgicznych. MRI natomiast najlepiej uwidacznia ucisk na struktury nerwowe, np. w kanale kręgowym, co jest kluczowe przy występowaniu objawów neurologicznych.
Biopsja kości: Kiedy jest konieczna?
Biopsja kości, czyli pobranie wycinka tkanki kostnej do badania histopatologicznego, nie jest rutynowym badaniem w diagnostyce choroby Pageta. W większości przypadków rozpoznanie można postawić na podstawie charakterystycznych zmian w badaniach laboratoryjnych i obrazowych.
Istnieją jednak sytuacje, w których biopsja staje się konieczna:
- Podejrzenie zezłośliwienia – gdy w obrębie zmiany pagetoidalnej pojawia się guz, który może sugerować rozwój mięsaka kości (bardzo rzadkie, ale groźne powikłanie).
- Nietypowy obraz radiologiczny – gdy zmiany w RTG lub scyntygrafii nie są charakterystyczne dla choroby Pageta i trzeba wykluczyć inne schorzenia, np. przerzuty nowotworowe do kości.
- Brak odpowiedzi na leczenie – gdy mimo prawidłowo prowadzonej terapii markery choroby (ALP) nie spadają, co może budzić wątpliwości co do rozpoznania.
Biopsja jest zabiegiem inwazyjnym, wykonywanym zwykle w znieczuleniu miejscowym lub ogólnym. Pobrany wycinek kości jest następnie badany pod mikroskopem, gdzie można zaobserwować charakterystyczną dla choroby Pageta mozaikową strukturę kości, z chaotycznie ułożonymi beleczkami kostnymi i zwiększoną liczbą osteoklastów.
Pamiętaj, że najnowsze wytyczne terapeutyczne, takie jak te opublikowane w 2024 roku, podkreślają, że leczenie choroby Pageta jest obowiązkowe we wszystkich objawowych przypadkach już przy rozpoznaniu(2). Dlatego prawidłowa i szybka diagnostyka ma kluczowe znaczenie – im wcześniej choroba zostanie rozpoznana i leczona, tym mniejsze ryzyko powikłań.
Nowoczesne leczenie choroby Pageta: Od bisfosfonianów do leczenia operacyjnego
Gdy diagnoza choroby Pageta zostanie potwierdzona, pojawia się kluczowe pytanie: jak ją leczyć? Przez lata podejście terapeutyczne ewoluowało od biernej obserwacji do aktywnej interwencji. Dziś wiemy, że skuteczne leczenie nie tylko łagodzi ból, ale może zapobiec poważnym powikłaniom, takim jak deformacje, złamania czy uszkodzenia neurologiczne.
Co ważne, podejście do leczenia wciąż się zmienia. Już w 2015 roku eksperci wskazywali, że wiele zaleceń w wytycznych nie ma solidnego oparcia w dowodach naukowych, a leczenie bólu kostnego było niedoceniane(1). Dziś, w świetle najnowszych danych, lekarze są znacznie bardziej zdecydowani.
Zoledronian: Dlaczego jest lekiem pierwszego wyboru?
Współczesna terapia choroby Pageta opiera się na lekach z grupy bisfosfonianów, a wśród nich zoledronian wybił się na pozycję niekwestionowanego lidera. To dożylny bisfosfonian, który podaje się w formie jednorazowej wlewu trwającego około 15-30 minut.
Dlaczego zoledronian stał się lekiem pierwszego wyboru? Przede wszystkim ze względu na swoją długotrwałą skuteczność. Pojedyncza dawka może zahamować aktywność choroby na okres od 2 do nawet 6 lat. To ogromna przewaga nad starszymi bisfosfonianami, które wymagały regularnego, często cotygodniowego lub comiesięcznego przyjmowania.
Drugim kluczowym argumentem jest bezpieczeństwo. Chociaż wszystkie bisfosfoniany mogą powodować przejściowe objawy grypopodobne (gorączka, bóle mięśni) po podaniu, zoledronian jest generalnie dobrze tolerowany. Jego dożylna forma omija też problemy z przewodem pokarmowym, które mogą występować przy doustnych bisfosfonianach.
Według najnowszych wytycznych z 2024 roku, leczenie choroby Pageta jest obowiązkowe we wszystkich objawowych przypadkach już przy rozpoznaniu, a ze względu na bezpieczeństwo i długotrwałą skuteczność dożylnych bisfosfonianów takich jak zoledronian, sugeruje się leczenie większości, jeśli nie wszystkich przypadków w momencie rozpoznania(2).
Inne bisfosfoniany: Kiedy stosować alendronian i risedronat?
Chociaż zoledronian jest obecnie lekiem z wyboru, starsze bisfosfoniany doustne wciąż mają swoje miejsce w terapii, szczególnie w określonych sytuacjach.
Alendronian i risedronat to doustne bisfosfoniany, które przez lata były podstawą leczenia choroby Pageta. Są skuteczne w obniżaniu poziomu fosfatazy alkalicznej (ALP) i kontrolowaniu aktywności choroby.
Ich główną wadą jest skomplikowany schemat dawkowania. Muszą być przyjmowane na czczo, z pełną szklanką wody, a pacjent musi pozostać w pozycji pionowej przez co najmniej 30-60 minut po zażyciu, aby uniknąć podrażnienia przełyku. To wymaga dużej dyscypliny od pacjenta.
Kiedy zatem rozważyć te leki? Mogą być opcją dla pacjentów, którzy:
- Mają przeciwwskazania do zoledronianu (np. ciężka niewydolność nerek).
- Obawiają się dożylnego podania leku.
- Mają łagodną, ograniczoną postać choroby i preferują leczenie doustne.
- Wymagają krótkotrwałej terapii przed planowanym zabiegiem ortopedycznym w obrębie chorej kości.
Niezależnie od wybranego leku, kluczowe jest monitorowanie skuteczności terapii poprzez regularne oznaczanie poziomu ALP. Spadek ALP o co najmniej 50% w ciągu 3-6 miesięcy uważa się za odpowiedź na leczenie.
Leczenie objawowe: Przeciwbólowe i rehabilitacja
Leczenie przyczynowe bisfosfonianami jest fundamentem terapii choroby Pageta, ale nie można zapominać o leczeniu objawowym. Ból kostny, sztywność stawów i ograniczenia ruchomości znacząco obniżają jakość życia i wymagają kompleksowego podejścia.
Leki przeciwbólowe odgrywają tu kluczową rolę. W łagodnym i umiarkowanym bólu skuteczne są niesteroidowe leki przeciwzapalne (NLPZ), takie jak ibuprofen czy naproksen. Działają one nie tylko przeciwbólowo, ale także przeciwzapalnie, co jest ważne, ponieważ w chorobie Pageta w kościach toczy się proces zapalny.
W silniejszym bólu lekarz może zalecić słabsze opioidy (np. tramadol) lub skojarzenie różnych leków. Warto przypomnieć, że eksperci już w 2015 roku podkreślali, że leczenie bólu kostnego w chorobie Pageta nie zostało odpowiednio uwzględnione w wytycznych, pomimo silnych dowodów na jego skuteczność(1). Dziś wiemy, że kontrola bólu jest nieodłącznym elementem skutecznej terapii.
Rehabilitacja to drugi filar leczenia objawowego. Ćwiczenia pod okiem fizjoterapeuty mogą:
- Utrzymać lub poprawić zakres ruchu w stawach.
- Wzmocnić mięśnie otaczające chore kości, co stabilizuje stawy i odciąża kość.
- Poprawić postawę ciała i równowagę, co jest szczególnie ważne przy deformacjach kręgosłupa.
- Zapobiec przykurczom i zanikom mięśniowym.
Pamiętaj, że rehabilitacja w chorobie Pageta musi być prowadzona ostrożnie i pod nadzorem specjalisty. Nieodpowiednie ćwiczenia mogą obciążać osłabione kości i zwiększać ryzyko złamań.
Kontrowersje w wytycznych: Dlaczego eksperci nie są zgodni?
Gdy zagłębiasz się w temat choroby Pageta, szybko odkryjesz, że świat medycyny nie mówi jednym głosem. Mimo że choroba znana jest od ponad wieku, wciąż istnieją istotne różnice zdań co do optymalnego postępowania. Te kontrowersje nie wynikają z braku wiedzy, ale z różnych interpretacji dostępnych dowodów naukowych i priorytetów terapeutycznych.
Już w 2015 roku eksperci otwarcie krytykowali obowiązujące wtedy wytyczne, wskazując, że wiele zaleceń dotyczących choroby Pageta nie ma oparcia w solidnych dowodach naukowych(1). Ta debata trwa do dziś, a najnowsze rekomendacje z 2024 roku wprowadzają jeszcze bardziej radykalne podejście.
Endocrine Society vs włoskie wytyczne: Główne różnice
Dwie najważniejsze publikacje, które kształtują obecne podejście do leczenia choroby Pageta, to wytyczne Endocrine Society z 2014 roku (z późniejszymi aktualizacjami) oraz stanowisko Włoskiego Towarzystwa Osteoporozy, Metabolizmu Mineralnego i Chorób Szkieletu (SIOMMMS) z 2024 roku. Różnice między nimi są znaczące.
Wytyczne Endocrine Society, choć uznawane za standard, były krytykowane za zbytnią ostrożność. Rekomendowały one leczenie głównie pacjentów objawowych lub tych z wysokim ryzykiem powikłań (np. z zajęciem kości czaszki, kręgosłupa lub w okolicy stawów). Dla pacjentów bezobjawowych sugerowały często obserwację.
Włoskie wytyczne z 2024 roku idą o krok dalej, a właściwie o kilka kroków. Zgodnie z nimi, leczenie choroby Pageta jest obowiązkowe we wszystkich objawowych przypadkach już przy rozpoznaniu(2). Co więcej, autorzy sugerują leczenie większości, jeśli nie wszystkich przypadków w momencie rozpoznania, argumentując to bezpieczeństwem i długotrwałą skutecznością nowoczesnych leków, szczególnie dożylnego zoledronianu(2).
Kluczowa różnica polega więc na proaktywnym vs reaktywnym podejściu. Wytyczne włoskie promują wczesną interwencję, zanim dojdzie do nieodwracalnych zmian, podczas gdy starsze wytyczne często czekały na pojawienie się objawów lub powikłań.
Leczenie bezobjawowych pacjentów: Za i przeciw
To właśnie kwestia leczenia pacjentów bezobjawowych jest jednym z najgorętszych punktów spornych. Czy leczyć kogoś, kto nie odczuwa bólu i nie ma deformacji, ale ma podwyższone markery choroby i charakterystyczne zmiany w badaniach obrazowych?
Argumenty ZA leczeniem bezobjawowych pacjentów:
- Prewencja powikłań – leczenie może zapobiec przyszłym deformacjom, złamaniom, uszkodzeniom neurologicznym i zwyrodnieniom stawów.
- Bezpieczeństwo nowoczesnych leków – zoledronian jest generalnie dobrze tolerowany, a korzyści z wczesnego leczenia mogą przewyższać ryzyko.
- Postęp choroby jest nieprzewidywalny – nie wiemy, u którego bezobjawowego pacjenta choroba nagle się zaostrzy.
- Zmniejszenie unaczynienia kości – wczesne leczenie redukuje patologiczne unaczynienie, co może ułatwić ewentualne przyszłe zabiegi chirurgiczne.
Argumenty PRZECIW leczeniu bezobjawowych pacjentów:
- Zasada „nie szkodzić” – każdy lek ma potencjalne działania niepożądane, a u pacjenta bezobjawowego ryzykujemy je bez gwarancji korzyści.
- Brak dowodów na długoterminową korzyść – nie mamy badań, które jednoznacznie wykazałyby, że leczenie bezobjawowych pacjentów poprawia ich długoterminowe rokowanie.
- Koszty – leczenie wszystkich przypadków generuje znaczące koszty dla systemu ochrony zdrowia.
- Choroba może być stabilna przez lata – wielu pacjentów z bezobjawową chorobą Pageta nigdy nie rozwija poważnych powikłań.
Włoskie wytyczne wyraźnie skłaniają się ku pierwszej opcji, promując bardziej agresywne leczenie.
Monitorowanie leczenia: Jak często kontrolować markery?
Nawet jeśli eksperci zgadzają się co do potrzeby leczenia, różnią się w kwestii tego, jak często należy monitorować jego skuteczność. Kluczowym markerem jest oczywiście fosfataza alkaliczna (ALP).
Tradycyjne podejście sugerowało oznaczanie ALP co 3-6 miesięcy po rozpoczęciu leczenia, aż do uzyskania normalizacji lub znacznego spadku, a następnie co 6-12 miesięcy w celu wykrycia ewentualnego nawrotu.
Nowocześniejsze podejście, wspierane przez włoskie wytyczne, może być bardziej elastyczne. Po podaniu zoledronianu, który działa długotrwale, pierwsza kontrola ALP może odbyć się po 3 miesiącach, aby potwierdzić odpowiedź na leczenie. Jeśli ALP spadnie prawidłowo, kolejne kontrole mogą być rzadsze – nawet co 1-2 lata, o ile pacjent pozostaje bez objawów.
Ważne jest, aby monitorowanie nie ograniczało się tylko do badań laboratoryjnych. Regularna ocena kliniczna – pytanie o ból, ocena ruchomości, badanie neurologiczne – jest równie istotna. Nawet jeśli ALP jest w normie, ale pacjent zgłasza nowe dolegliwości bólowe lub neurologiczne, konieczna jest dalsza diagnostyka.
Te kontrowersje pokazują, że medycyna to żywa, rozwijająca się dziedzina. Jeśli masz chorobę Pageta, najlepszym rozwiązaniem jest omówienie tych wszystkich opcji ze swoim lekarzem i podjęcie decyzji, która uwzględni twój indywidualny przypadek, wartości i preferencje.
Powikłania choroby Pageta: Od złamań do nowotworów kości
Nieleczona lub niewłaściwie kontrolowana choroba Pageta to nie tylko ból i deformacje. To także realne ryzyko poważnych, często nieodwracalnych powikłań, które mogą dramatycznie obniżyć jakość życia, a w skrajnych przypadkach nawet je zagrozić. Zrozumienie tych zagrożeń jest kluczowym argumentem za wczesnym i konsekwentnym leczeniem.
Już w 2015 roku eksperci podkreślali, że leczenie bólu kostnego w chorobie Pageta było niedoceniane w wytycznych, pomimo silnych dowodów na jego skuteczność(1). Dziś wiemy, że skuteczna kontrola choroby może zapobiec wielu z tych powikłań.
Złamania patologiczne: Najczęstsze powikłanie
Kość dotknięta chorobą Pageta jest paradoksalnie jednocześnie grubsza i słabsza od zdrowej kości. Jej struktura jest chaotyczna, pełna mikropęknięć i słabo zmineralizowana. To sprawia, że staje się wyjątkowo podatna na złamania, nawet przy niewielkich urazach.
Złamania patologiczne w chorobie Pageta mają kilka charakterystycznych cech:
- Występują przy minimalnym urazie – czasem wystarczy potknięcie, niezgrabny krok, a nawet zwykłe obciążenie.
- Często są poprzeczne – przecinają kość prostopadle do jej długiej osi, co jest nietypowe dla złamań w zdrowych kościach.
- Goją się wolno i z komplikacjami – słabe ukrwienie i zaburzony metabolizm kości utrudniają proces zrostu.
- Najczęściej dotyczą kości długich – udowej, piszczelowej, ramiennej, a także kręgów.
Złamanie kości udowej w chorobie Pageta to szczególnie groźna sytuacja. Wymaga często skomplikowanej operacji z wszczepieniem długiej protezy lub gwoździa śródszpikowego, a rekonwalescencja jest długa i trudna. To właśnie ryzyko złamań jest jednym z głównych argumentów za agresywnym leczeniem, które wzmacnia strukturę kostną.
Choroba zwyrodnieniowa stawów: Dlaczego dotyka 50% chorych?
Gdy choroba Pageta atakuje kość tuż przy stawie (np. koniec kości udowej w stawie biodrowym), prowadzi do kaskady zmian, które kończą się ciężką chorobą zwyrodnieniową. Szacuje się, że nawet 50% pacjentów z zajęciem kości w okolicy stawów rozwija wtórne zmiany zwyrodnieniowe.
Mechanizm jest prosty: powiększona, zniekształcona kość nie pasuje już idealnie do powierzchni stawowej. Powoduje to:
- Nierównomierny rozkład obciążeń w stawie.
- Przewlekłe drażnienie i stan zapalny błony maziowej.
- Przyspieszone ścieranie chrząstki stawowej.
- Powstanie wyrośli kostnych (osteofitów) i zwężenie szpary stawowej.
Efektem jest silny ból, sztywność, ograniczenie ruchomości, a w końcu – konieczność wszczepienia endoprotezy stawu. Operacja taka u pacjenta z chorobą Pageta jest technicznie trudniejsza ze względu na pogrubiałą, silnie unaczynioną kość, która krwawi obficie podczas zabiegu.
Leczenie bisfosfonianami, które spowalnia przebudowę kości, może opóźnić rozwój zmian zwyrodnieniowych, ale nie cofa już powstałych uszkodzeń. Dlatego tak ważne jest wczesne rozpoznanie i leczenie, zanim dojdzie do nieodwracalnego zniszczenia stawu.
Kompresja nerwów: Objawy neurologiczne
Powikłania neurologiczne w chorobie Pageta wynikają z prostego faktu: kość powiększa się w ograniczonej przestrzeni. Gdy zajęty jest kręgosłup, powiększone trzony kręgów lub wyrośla kostne mogą zwężać kanał kręgowy i otwory międzykręgowe, uciskając na rdzeń kręgowy i korzenie nerwowe.
Objawy zależą od lokalizacji ucisku:
- W odcinku szyjnym: ból i sztywność karku, drętwienie rąk, osłabienie siły mięśniowej, zaburzenia chodu, a w skrajnych przypadkach – niedowład czterokończynowy.
- W odcinku piersiowym: ból opasujący klatkę piersiową lub brzuch, uczucie ucisku w klatce piersiowej.
- W odcinku lędźwiowym: ból promieniujący do nogi (rwa kulszowa), drętwienie i mrowienie w stopach, osłabienie mięśni podudzia, zaburzenia czynności pęcherza moczowego i zwieraczy (w bardzo zaawansowanych przypadkach).
Gdy choroba dotyka czaszki, może uciskać nerwy czaszkowe. Najczęściej cierpi nerw słuchowy (VIII), prowadząc do postępującej głuchoty, szumów usznych i zawrotów głowy. Rzadziej może dojść do ucisku na nerwy wzrokowe (zaburzenia widzenia) lub twarzowe (porażenie mięśni twarzy).
W ekstremalnie rzadkich przypadkach (<1% pacjentów) w kości pagetoidalnej może rozwinąć się mięsak kości – bardzo agresywny nowotwór. Objawia się nagłym nasileniem bólu, pojawieniem się guza i patologicznym złamaniem.
Te wszystkie powikłania pokazują, dlaczego najnowsze wytyczne z 2024 roku są tak zdecydowane. Leczenie choroby Pageta jest obowiązkowe we wszystkich objawowych przypadkach już przy rozpoznaniu(2). To nie tylko kwestia komfortu życia, ale często zapobiegania nieodwracalnej niepełnosprawności.
Najczęściej zadawane pytania (FAQ)
Gdy dowiadujesz się o chorobie Pageta, naturalnie pojawia się wiele pytań dotyczących przyszłości, leczenia i wpływu na twoje życie. Zebraliśmy te najważniejsze, aby rozwiać twoje wątpliwości i dać ci realistyczny obraz tego, czego możesz się spodziewać.
Pamiętaj, że każdy przypadek jest inny, a te odpowiedzi mają charakter ogólny. Twój lekarz jest najlepszym źródłem informacji dostosowanych do twojej konkretnej sytuacji.
Czy choroba Pageta jest uleczalna?
To pytanie zadaje sobie prawie każdy pacjent z rozpoznaniem choroby Pageta. Niestety, odpowiedź nie jest prosta. W klasycznym znaczeniu tego słowa – choroba Pageta nie jest obecnie uleczalna. Nie ma terapii, która raz na zawsze usunęłaby przyczynę choroby i przywróciła kościom ich pierwotną, zdrową strukturę.
Ale – i to jest bardzo ważne „ale” – choroba Pageta jest doskonale kontrolowalna. Nowoczesne leczenie, szczególnie z użyciem dożylnego zoledronianu, potrafi zahamować aktywność choroby na wiele lat, a nawet dekad. Możemy sprawić, że choroba „zasypia” – markery laboratoryjne wracają do normy, ból ustępuje, a proces niszczenia kości zostaje zatrzymany.
Co więcej, według najnowszych wytycznych z 2024 roku, leczenie choroby Pageta jest obowiązkowe we wszystkich objawowych przypadkach już przy rozpoznaniu(2). To pokazuje, jak bardzo zmieniło się podejście – z biernej obserwacji na aktywną, skuteczną kontrolę.
Kluczowe jest zrozumienie, że chociaż nie możemy cofnąć już powstałych deformacji kości, możemy zapobiec ich pogłębianiu się i rozwojowi nowych powikłań. Dla większości pacjentów oznacza to życie bez bólu i bez ryzyka złamań, co jest ogromnym sukcesem terapeutycznym.
Jakie jest rokowanie w chorobie Pageta?
Rokowanie w chorobie Pageta jest generalnie bardzo dobre, pod warunkiem, że choroba jest prawidłowo rozpoznana i leczona. Większość pacjentów z dobrze kontrolowaną chorobą Pageta ma normalną długość życia i dobrą jakość życia.
Czynniki, które wpływają na rokowanie, to:
- Wczesne rozpoznanie i leczenie – im wcześniej rozpocznie się terapię, tym mniejsze ryzyko nieodwracalnych deformacji i powikłań.
- Rozległość choroby – choroba ograniczona do jednej kości ma lepsze rokowanie niż postać wieloogniskowa.
- Lokalizacja zmian – zajęcie kości czaszki, kręgosłupa lub kości w okolicy stawów wiąże się z większym ryzykiem powikłań neurologicznych lub zwyrodnieniowych.
- Odpowiedź na leczenie – pacjenci, u których leczenie skutecznie normalizuje poziom fosfatazy alkalicznej (ALP), mają najlepsze rokowanie.
- Wystąpienie powikłań – rozwój choroby zwyrodnieniowej stawów, złamań patologicznych lub, w rzadkich przypadkach, mięsaka kości, pogarsza rokowanie.
Warto pamiętać, że sama choroba Pageta rzadko bezpośrednio zagraża życiu. Zagrożenie stanowią jej powikłania, szczególnie złamania u osób starszych i bardzo rzadki mięsak kości. Dlatego tak ważne jest regularne monitorowanie i utrzymywanie choroby w stanie remisji.
Czy choroba Pageta jest dziedziczna?
Tak, choroba Pageta ma wyraźny komponent genetyczny, chociaż nie jest to proste dziedziczenie w stylu „albo masz, albo nie”. Raczej mówimy o dziedziczonej podatności na rozwój choroby.
Badania pokazują, że około 15-40% pacjentów z chorobą Pageta ma co najmniej jednego krewnego pierwszego stopnia (rodzica, rodzeństwo, dziecko) z tą samą chorobą. Jeśli masz krewnego z chorobą Pageta, twoje ryzyko zachorowania jest 7-10 razy wyższe niż w ogólnej populacji.
Najsilniejszy związek genetyczny wykazano z mutacjami w genie SQSTM1. Mutacje te występują u około 10-15% pacjentów ze sporadyczną postacią choroby i aż u 40-50% pacjentów z postacią rodzinną. Gen SQSTM1 koduje białko kluczowe dla prawidłowego funkcjonowania osteoklastów – komórek niszczących kość.
Jednak genetyka to nie wszystko. Nawet u osób z mutacją SQSTM1 choroba nie rozwija się zawsze. Sugeruje to, że potrzebny jest jeszcze jakiś czynnik wyzwalający, prawdopodobnie środowiskowy, taki jak infekcja wirusowa w dzieciństwie (teoria wirusowa jest wciąż badana, ale niepotwierdzona).
Co to oznacza dla ciebie? Jeśli masz chorobę Pageta, warto poinformować o tym swoich bliskich krewnych. Mogą oni rozważyć badania przesiewowe, szczególnie jeśli mają jakiekolwiek objawy sugerujące chorobę kości. Wczesne wykrycie u członka rodziny pozwala na wczesne leczenie i uniknięcie powikłań.
Pamiętaj też, że nawet w środowisku medycznym istnieją kontrowersje dotyczące optymalnego postępowania. Już w 2015 roku eksperci wskazywali, że wiele zaleceń w wytycznych nie ma solidnego oparcia w dowodach naukowych(1). Dlatego tak ważny jest stały kontakt z lekarzem, który śledzi najnowsze doniesienia i może dostosować terapię do twoich indywidualnych potrzeb.
Źródła
- https://academic.oup.com/jcem/article/100/6/L45/2829563
- https://pubmed.ncbi.nlm.nih.gov/38488978/
- https://www.merckmanuals.com/professional/musculoskeletal-and-connective-tissue-disorders/paget-disease-of-bone/paget-disease-of-bone






