Hipoplazja nerwu wzrokowego – przyczyny, objawy, leczenie
Czym jest hipoplazja nerwu wzrokowego (ONH)?
Hipoplazja nerwu wzrokowego to wrodzona wada rozwojowa, która oznacza niedorozwój nerwu wzrokowego. W praktyce nerw jest zbyt mały, bo zawiera mniejszą niż normalnie liczbę aksonów – tych mikroskopijnych „przewodów”, które przenoszą informacje z oka do mózgu(1). To właśnie dlatego ONH prowadzi do problemów ze wzrokiem, czasem bardzo poważnych.
Jeśli słyszysz tę diagnozę po raz pierwszy, wiedz, że nie jesteś sam. W 2007 roku ONH była uważana za trzecią najczęstszą przyczynę upośledzenia wzroku u dzieci poniżej 3 roku życia(2). To oznacza, że wielu rodziców i lekarzy mierzy się z tym samym wyzwaniem.
Definicja: Co oznacza niedorozwój nerwu wzrokowego?
Wyobraź sobie nerw wzrokowy jako autostradę informacji wizualnych. W zdrowym oku ta autostrada ma pełną liczbę pasów – miliony aksonów. W hipoplazji nerwu wzrokowego ta autostrada jest wąska, ma mniej pasów. Mniej aksonów oznacza mniejszą przepustowość, a więc mniej informacji dociera do mózgu.
To nie jest choroba, którą można „złapać” w ciągu życia. ONH powstaje w okresie prenatalnym, gdy kształtuje się układ nerwowy dziecka. Najbardziej prominentnymi czynnikami ryzyka są młody wiek matki i pierworództwo(2), choć mechanizmy nie są do końca poznane.
Kluczowe jest zrozumienie, że ONH rzadko występuje w izolacji. Wysoki odsetek pacjentów – aż 90% – ma współistniejące strukturalne nieprawidłowości ośrodkowego układu nerwowego(1). To oznacza, że diagnoza ONH to często dopiero początek drogi diagnostycznej.
ONH jednostronna vs obustronna: Kluczowe różnice
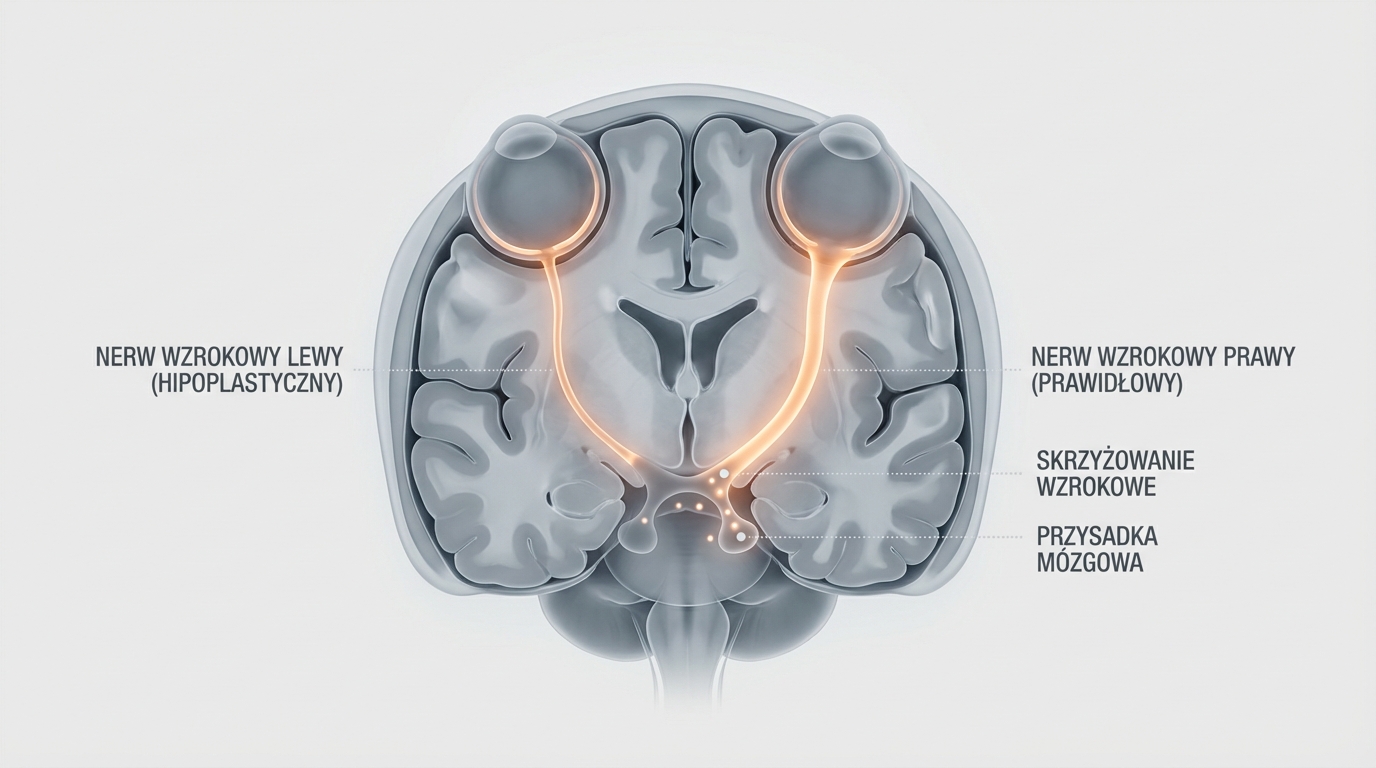
Hipoplazja nerwu wzrokowego może dotyczyć jednego oka (jednostronna) lub obu oczu (obustronna)(1). Ta różnica ma ogromne znaczenie dla rokowania i codziennego funkcjonowania.
W przypadku ONH jednostronnej, zdrowe oko często przejmuje większość funkcji widzenia. Dziecko może rozwijać się niemal normalnie, a problem może zostać wykryty przypadkowo podczas rutynowego badania. Nie oznacza to jednak, że można go zignorować – zdrowe oko wymaga szczególnej ochrony.
ONH obustronna stanowi większe wyzwanie. Objawy są zwykle bardziej wyraźne: dziecko może mieć problemy z utrzymaniem kontaktu wzrokowego, śledzeniem przedmiotów czy orientacją w przestrzeni. Stopień upośledzenia wzroku może wahać się od łagodnego do głębokiego.
Warto pamiętać, że aż 70% pacjentów z ONH ma również upośledzenia neurorozwojowe(1). To pokazuje, jak ważne jest kompleksowe podejście do diagnostyki i terapii.

Historyczne tło: Od Schwarz’a do współczesności
Historia rozpoznawania ONH sięga początków XX wieku. Pierwszy opis przypadku pochodzi prawdopodobnie od Schwarz’a w 1915 roku, ale przez dziesięciolecia stan ten pozostawał rzadko rozpoznawany i słabo zrozumiany.
Przełom nastąpił w latach 70. XX wieku, gdy francuski neurolog Georges de Morsier opisał związek między ONH a brakiem przegrody przezroczystej w mózgu. To odkrycie dało początek koncepcji septo-optic dysplasia (SOD), znanej też jako zespół de Morsiera(1).
Dziś wiemy, że SOD to triadą objawów: ONH, brak przegrody przezroczystej i niedobór hormonów przysadki(1). Objawy kliniczne obejmują zaburzenia widzenia, niedoczynność przysadki i opóźnienia rozwojowe(1). To pokazuje, jak daleko zaszła nasza wiedza od pierwszych opisów przypadków.
Współczesna diagnostyka, z wykorzystaniem zaawansowanych technik obrazowania jak rezonans magnetyczny, pozwala na wczesne wykrycie nie tylko ONH, ale i powiązanych nieprawidłowości mózgu. Dzięki temu możliwe jest wczesne wdrożenie odpowiedniego leczenia i wsparcia.
Przyczyny i czynniki ryzyka hipoplazji nerwu wzrokowego
Kiedy słyszysz diagnozę hipoplazji nerwu wzrokowego, naturalne jest pytanie: dlaczego? Co poszło nie tak? To pytanie zadaje sobie większość rodziców, a odpowiedź nie zawsze jest prosta. ONH to złożony stan, którego przyczyny wciąż nie są w pełni poznane, ale wiemy już sporo o czynnikach, które zwiększają ryzyko.
Warto zrozumieć, że w większości przypadków nie ma jednej, prostej przyczyny. To raczej splot różnych czynników, które wpływają na rozwój nerwu wzrokowego w krytycznym okresie ciąży.
Czynniki prenatalne: co zwiększa ryzyko ONH?
Rozwój nerwu wzrokowego następuje między 15. a 20. tygodniem ciąży. To właśnie w tym okresie mogą zadziałać czynniki, które zaburzają prawidłowy proces tworzenia się aksonów. Badania wskazują na kilka kluczowych elementów.
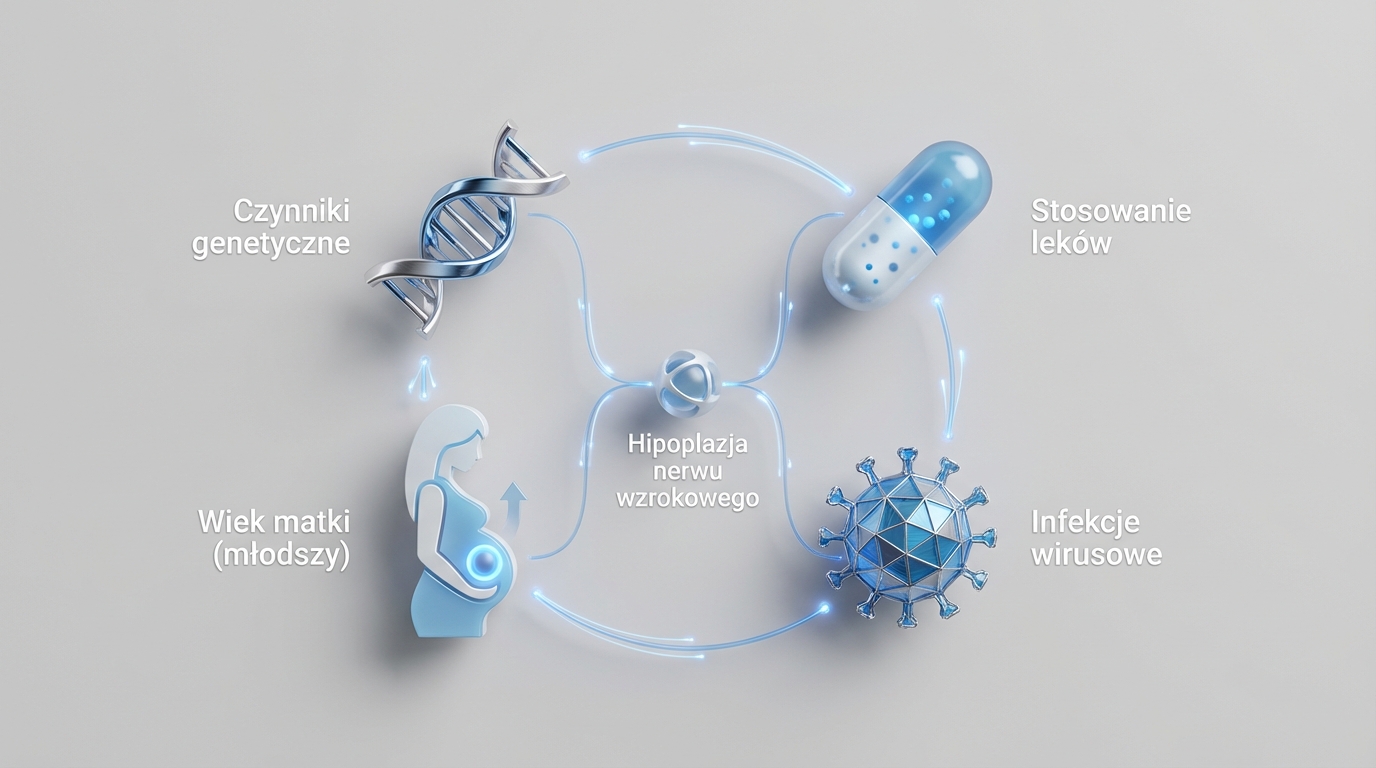
Najbardziej prominentnymi i konsekwentnie zgłaszanymi czynnikami prenatalnymi ONH są młody wiek matki i pierworództwo(2). Nie oznacza to, że każda młoda matka pierwszego dziecka będzie miała dziecko z ONH, ale statystycznie ryzyko jest wyższe.
Inne czynniki, które pojawiają się w badaniach, to cukrzyca ciążowa, niedoczynność tarczycy u matki czy infekcje wirusowe w pierwszym trymestrze ciąży. Ważne jest jednak, aby pamiętać, że obecność tych czynników nie oznacza pewności wystąpienia ONH, a ich brak nie gwarantuje ochrony.
Kluczowe jest zrozumienie, że ONH rzadko występuje w izolacji. Wysoki odsetek pacjentów – aż 90% – ma współistniejące strukturalne nieprawidłowości ośrodkowego układu nerwowego(1). To sugeruje, że czynniki ryzyka często wpływają na szerszy rozwój mózgu, a nie tylko na nerw wzrokowy.
Rola genetyki: mutacje genów związane z ONH
W ostatnich latach nasza wiedza o genetycznych podstawach ONH znacznie się poszerzyła. Wiemy, że w niektórych przypadkach za rozwój tej wady odpowiadają konkretne mutacje genetyczne.
Badania wskazują na kilka genów, które mogą być związane z ONH, szczególnie w przypadkach, które występują rodzinnie. Mutacje w genach odpowiedzialnych za rozwój przysadki mózgowej często współwystępują z ONH, co tłumaczy częste powiązanie z niedoborem hormonów.
To właśnie genetyka pomaga zrozumieć związek między ONH a septo-optic dysplasia (SOD). Ten zespół, opisany przez de Morsiera, łączy ONH z brakiem przegrody przezroczystej i niedoborem hormonów przysadki(1). Objawy kliniczne obejmują zaburzenia widzenia, niedoczynność przysadki i opóźnienia rozwojowe(1).
Warto jednak podkreślić, że większość przypadków ONH nie ma jasnego wzorca dziedziczenia. Często występuje sporadycznie, bez rodzinnej historii problemów ze wzrokiem.
Mity i fakty: narażenie na alkohol, leki i infekcje
Wokół przyczyn ONH narosło wiele mitów. Jednym z najczęstszych jest przekonanie, że za ONH odpowiada narażenie na alkohol w ciąży. Choć alkohol jest znanym teratogenem i może powodować różne wady rozwojowe, nie ma jednoznacznych dowodów na bezpośredni związek z ONH.
Podobnie jest z lekami. Niektóre leki przeciwpadaczkowe czy antybiotyki są znane z potencjalnego ryzyka dla rozwoju płodu, ale ich związek z ONH nie został potwierdzony w dużych badaniach.
Jeśli chodzi o infekcje, sytuacja jest bardziej złożona. Infekcje wirusowe w pierwszym trymestrze, szczególnie te, które powodują wysoką gorączkę, mogą zwiększać ryzyko różnych wad rozwojowych, w tym potencjalnie ONH. Jednak, podobnie jak w przypadku innych czynników, nie ma tu prostej zależności przyczynowo-skutkowej.
Najważniejsze, co musisz zrozumieć jako rodzic: w większości przypadków nie ma nic, co mogłabyś zrobić inaczej. ONH to nie jest kwestia zaniedbania czy błędu. To złożony stan, na który wpływa wiele czynników, często poza naszą kontrolą.
Zamiast szukać winy, skup się na tym, co możesz zrobić teraz: na kompleksowej diagnostyce, odpowiednim leczeniu i wsparciu rozwoju dziecka. To właśnie te działania mają największe znaczenie dla przyszłości dziecka z ONH.
Objawy hipoplazji nerwu wzrokowego u dzieci
Rozpoznanie hipoplazji nerwu wzrokowego u dziecka często zaczyna się od niepokojących obserwacji rodziców. To Ty, jako rodzic, jesteś pierwszym „detektorem” problemów ze wzrokiem swojego dziecka. Twoje spostrzeżenia mają kluczowe znaczenie dla wczesnej diagnostyki.
Objawy ONH mogą być subtelne lub wyraźne, w zależności od stopnia niedorozwoju nerwu i tego, czy dotyczy jednego, czy obu oczu. Ważne jest, aby wiedzieć, na co zwracać uwagę na różnych etapach rozwoju dziecka.
Wczesne sygnały alarmowe u niemowląt
Pierwsze miesiące życia to czas, gdy wzrok dziecka intensywnie się rozwija. W przypadku ONH pewne zachowania mogą Cię zaniepokoić. Zwróć uwagę, czy Twoje dziecko:
- Nie nawiązuje kontaktu wzrokowego – w wieku 2-3 miesięcy niemowlęta zwykle zaczynają patrzeć na twarze rodziców i śledzić je wzrokiem.
- Nie śledzi przedmiotów – gdy przesuwasz zabawkę przed oczami dziecka, jego wzrok powinien podążać za nią.
- Ma problemy z fiksacją wzroku – dziecko nie potrafi skupić wzroku na jednym punkcie, jego oczy „błądzą”.
- Nie reaguje na światło – nie mruży oczu przy nagłym pojawieniu się jasnego światła.
- Ma nietypowe ruchy gałek ocznych – oczopląs (nystagmus) może pojawić się już w pierwszych miesiącach życia.
Pamiętaj, że każde dziecko rozwija się w swoim tempie, ale jeśli obserwujesz kilka z tych objawów jednocześnie, warto skonsultować się z okulistą dziecięcym. Wczesna diagnoza pozwala na szybkie wdrożenie odpowiedniego wsparcia.
Zaburzenia widzenia: od prawidłowej ostrości do ślepoty
Spektrum zaburzeń widzenia w ONH jest niezwykle szerokie. To właśnie ta różnorodność sprawia, że każdy przypadek jest unikalny. Ostrość wzroku może wahać się od prawidłowej do całkowitej ślepoty.
W łagodnych przypadkach ONH jednostronnej dziecko może mieć niemal normalne widzenie, a wada zostaje wykryta przypadkowo podczas badania okulistycznego. W takich sytuacjach zdrowe oko przejmuje większość funkcji, a dziecko rozwija się prawidłowo.
W cięższych przypadkach, szczególnie przy ONH obustronnej, zaburzenia widzenia mogą być poważne. Dziecko może mieć:
- Znacznie obniżoną ostrość wzroku – problemy z rozpoznawaniem szczegółów, twarzy, małych przedmiotów.
- Ograniczone pole widzenia – dziecko nie widzi tego, co znajduje się na obrzeżach pola widzenia.
- Problemy z widzeniem przestrzennym – trudności w ocenie odległości, głębi, co wpływa na koordynację ruchową.
- Nadwrażliwość na światło – fotofobia, czyli dyskomfort w jasnym świetle.
Warto pamiętać, że aż 70% pacjentów z ONH ma również upośledzenia neurorozwojowe(1). Oznacza to, że problemy ze wzrokiem często współwystępują z opóźnieniami w rozwoju ruchowym, poznawczym czy społecznym.

Nystagmus i zez: częste towarzyszące problemy
Dwa najczęstsze problemy towarzyszące ONH to nystagmus (oczopląs) i zez. Nie są to objawy samej hipoplazji, ale jej konsekwencje – mózg próbuje kompensować słabe sygnały wzrokowe.
Nystagmus to mimowolne, rytmiczne ruchy gałek ocznych. Mogą być poziome, pionowe lub rotacyjne. U dziecka z ONH nystagmus zwykle pojawia się w pierwszych miesiącach życia i może się zmieniać wraz z wiekiem. Często zmniejsza się, gdy dziecko skupia wzrok na interesującym obiekcie.
Zez (strabismus) to nieprawidłowe ustawienie oczu – jedno oko może być skierowane do wewnątrz, na zewnątrz, w górę lub w dół. W ONH zez występuje bardzo często, szczególnie w przypadkach jednostronnych. Zdrowsze oko przejmuje dominującą rolę, a słabsze „ucieka”.
Oba te problemy wymagają uwagi okulisty. Nystagmus może utrudniać fiksację wzroku, a nieleczony zez może prowadzić do niedowidzenia (amblyopii) w słabszym oku. Wczesna interwencja – odpowiednie okulary, ćwiczenia, a czasem operacja – może znacząco poprawić komfort widzenia i zapobiec dalszym komplikacjom.
Pamiętaj, że objawy ONH to nie wyrok. To punkt wyjścia do działania. Współczesna medycyna oferuje wiele możliwości wsparcia rozwoju dziecka z hipoplazją nerwu wzrokowego. Kluczowe jest wczesne rozpoznanie i kompleksowe podejście do terapii.
Diagnostyka ONH: od badania okulistycznego do rezonansu magnetycznego
Kiedy pojawia się podejrzenie hipoplazji nerwu wzrokowego, rozpoczyna się proces diagnostyczny, który przypomina układanie puzzli. Każde badanie dostarcza kolejnych informacji, które razem tworzą pełny obraz sytuacji. To nie jest pojedyncza wizyta u lekarza, ale raczej ścieżka, która prowadzi do precyzyjnej diagnozy.
Współczesna diagnostyka ONH to połączenie tradycyjnych badań okulistycznych z nowoczesnymi technikami obrazowania. Każde z tych badań ma swoją specyficzną rolę i wartość.
Badanie dna oka: jak rozpoznać hipoplazję?
To podstawowe, ale niezwykle ważne badanie w diagnostyce ONH. Okulista, używając oftalmoskopu, dokładnie ogląda tylną część oka, gdzie znajduje się tarcza nerwu wzrokowego. W zdrowym oku tarcza ma określoną wielkość, kształt i kolor.
W hipoplazji nerwu wzrokowego obraz jest charakterystyczny. Tarcza nerwu wzrokowego jest wyraźnie mniejsza niż powinna być. Może też mieć nietypowy kształt lub zabarwienie. Często wokół tarczy widoczny jest tzw. „podwójny pierścień” – obszar o innym zabarwieniu, który odzwierciedla nieprawidłowy rozwój nerwu.
Badanie dna oka u małego dziecka wymaga doświadczenia i cierpliwości. Często konieczne jest rozszerzenie źrenic specjalnymi kroplami, aby uzyskać dobry widok. Mimo że badanie może być stresujące dla dziecka i rodzica, jego wartość diagnostyczna jest nie do przecenienia.
To właśnie podczas badania dna oka okulista może po raz pierwszy zobaczyć bezpośrednie dowody na zmniejszoną liczbę aksonów nerwu wzrokowego(1). To kluczowy moment w procesie diagnostycznym.
Rola VEP (wzrokowych potencjałów wywołanych) w ocenie funkcji wzrokowych
VEP to badanie, które ocenia nie strukturę, ale funkcję układu wzrokowego. To jak „EKG dla oczu” – mierzy elektryczną aktywność mózgu w odpowiedzi na bodźce wzrokowe. W przypadku ONH VEP ma szczególne znaczenie.
Podczas badania dziecko ogląda specjalne wzory (czarno-białe szachownice lub paski) na ekranie. Na głowie dziecka umieszcza się elektrody, które rejestrują sygnały z kory wzrokowej mózgu. Komputer analizuje te sygnały, oceniając ich amplitudę i czas reakcji.
W ONH wyniki VEP są zwykle nieprawidłowe. Amplituda odpowiedzi jest zmniejszona, co odzwierciedla mniejszą liczbę aksonów przenoszących informacje. Czas reakcji może być wydłużony. Co ważne, VEP pozwala ocenić funkcję wzrokową nawet u niemowląt, które nie potrafią jeszcze współpracować podczas tradycyjnych testów ostrości wzroku.
To badanie jest szczególnie przydatne w monitorowaniu postępów rehabilitacji wzrokowej. Może pokazać poprawę funkcji wzrokowych nawet wtedy, gdy zmiany w ostrości wzroku są subtelne.
Rezonans magnetyczny (MRI): ocena struktur mózgu
Rezonans magnetyczny to kluczowe badanie w diagnostyce ONH, ponieważ pozwala zobaczyć nie tylko oczy, ale cały układ wzrokowy i mózg. To właśnie MRI pokazuje, że ONH rzadko jest izolowanym problemem.
Badanie MRI mózgu u dziecka z ONH ma kilka celów. Po pierwsze, pozwala bezpośrednio ocenić wielkość i strukturę nerwów wzrokowych. Po drugie, i to jest często ważniejsze, umożliwia wykrycie współistniejących nieprawidłowości ośrodkowego układu nerwowego.
Wysoki odsetek pacjentów z ONH – aż 90% – ma współistniejące strukturalne nieprawidłowości mózgu(1). MRI może wykryć brak przegrody przezroczystej, agenezję ciała modzelowatego czy nieprawidłowości przysadki mózgowej.
To właśnie MRI pozwala zdiagnozować septo-optic dysplasia (SOD), zespół opisany przez de Morsiera, który łączy ONH z brakiem przegrody przezroczystej i niedoborem hormonów przysadki(1). Objawy kliniczne tego zespołu obejmują zaburzenia widzenia, niedoczynność przysadki i opóźnienia rozwojowe(1).
Badanie MRI u małego dziecka często wymaga znieczulenia ogólnego, co budzi obawy rodziców. Jednak korzyści z precyzyjnej diagnozy przewyższają ryzyko. Wynik MRI pozwala zaplanować kompleksowe leczenie, które obejmuje nie tylko okulistę, ale często również endokrynologa, neurologa i rehabilitanta.
Pamiętaj, że diagnostyka ONH to proces, a nie jednorazowe wydarzenie. Każde badanie wnosi nowe informacje, które pomagają zrozumieć pełny obraz sytuacji Twojego dziecka i zaplanować najlepsze możliwe wsparcie.
Septo-optic dysplasia (SOD): kiedy ONH łączy się z innymi zaburzeniami
Diagnoza hipoplazji nerwu wzrokowego często otwiera drzwi do dalszych badań, które mogą ujawnić dodatkowe nieprawidłowości. To właśnie wtedy może pojawić się termin „septo-optic dysplasia” – zespół, który pokazuje, jak ONH może być częścią większej układanki rozwojowej.
SOD, znany również jako zespół de Morsiera, nie jest osobną chorobą, ale raczej konstelacją objawów, które często występują razem. Zrozumienie tego zespołu jest kluczowe, ponieważ wymaga on wielospecjalistycznego podejścia do leczenia.
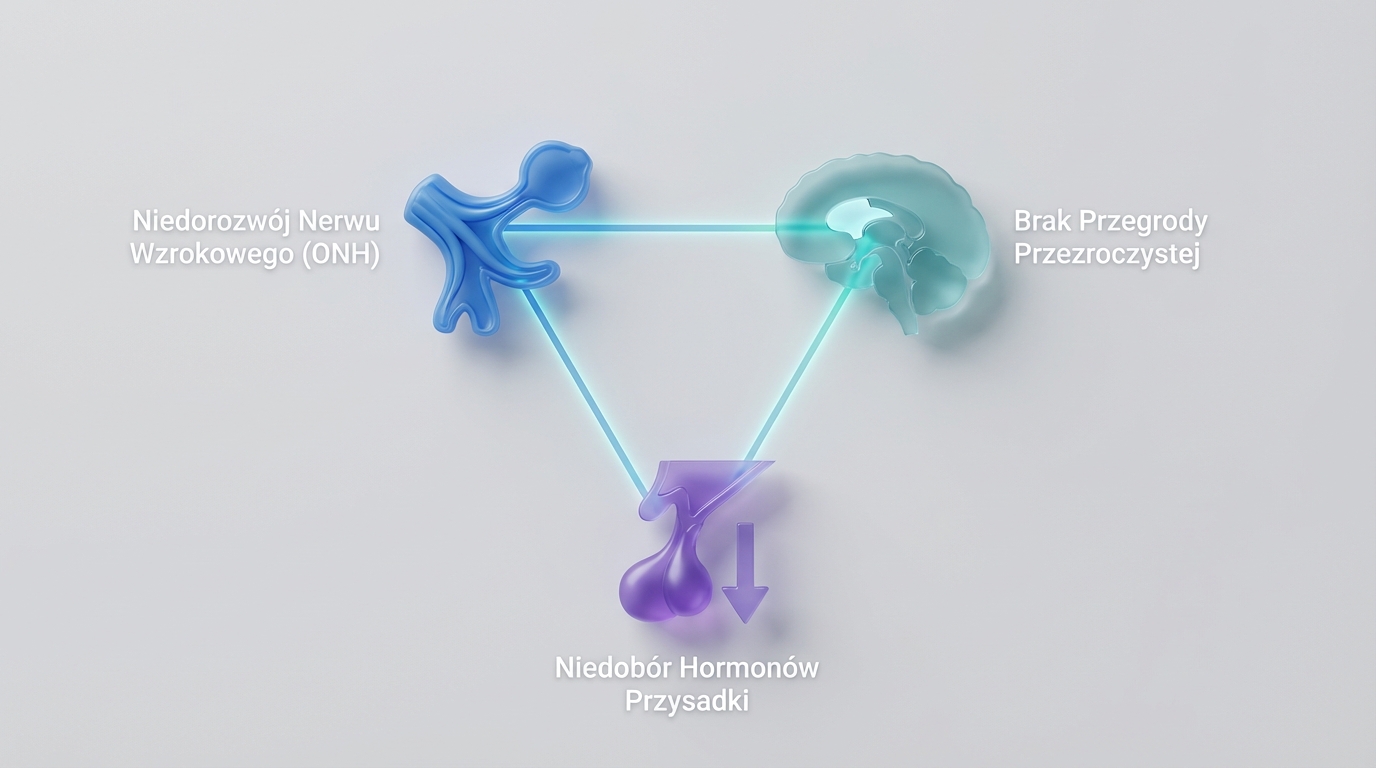
Triada objawów SOD: ONH, zaburzenia przysadki, nieprawidłowości mózgu
Klasyczny obraz septo-optic dysplasia to triada trzech głównych elementów(1). Pierwszym jest oczywiście hipoplazja nerwu wzrokowego, która powoduje zaburzenia widzenia. To właśnie od problemów ze wzrokiem często zaczyna się cała ścieżka diagnostyczna.
Drugim elementem są zaburzenia funkcji przysadki mózgowej. Przysadka to mały gruczoł u podstawy mózgu, który działa jak dyrygent układu hormonalnego. W SOD przysadka może być niedorozwinięta lub nie funkcjonować prawidłowo, co prowadzi do niedoborów hormonów.
Trzecim elementem są strukturalne nieprawidłowości mózgu, z których najczęstsza to brak przegrody przezroczystej – cienkiej błony, która normalnie dzieli pewne obszary mózgu. Mogą też występować inne nieprawidłowości, jak agenezja ciała modzelowatego(1).
Objawy kliniczne septo-optic dysplasia obejmują więc nie tylko zaburzenia widzenia, ale również niedoczynność przysadki i opóźnienia rozwojowe(1). To pokazuje, jak złożony może być ten zespół.
Różnica między ONH a pełnym zespołem SOD
Warto wyraźnie rozróżnić te dwa pojęcia. Hipoplazja nerwu wzrokowego to konkretna wada rozwojowa nerwu wzrokowego. Może występować jako izolowany problem lub jako część większego zespołu.
Septo-optic dysplasia to diagnoza, którą stawia się, gdy ONH współwystępuje z co najmniej jednym z dwóch pozostałych elementów triady: zaburzeniami przysadki lub nieprawidłowościami mózgu (najczęściej brakiem przegrody przezroczystej).
W praktyce oznacza to, że nie każde dziecko z ONH ma SOD. Wiele przypadków ONH pozostaje izolowanych, szczególnie w łagodniejszych formach. Jednak, ponieważ wysoki odsetek pacjentów z ONH – aż 90% – ma współistniejące strukturalne nieprawidłowości ośrodkowego układu nerwowego(1), zawsze warto przeprowadzić dokładną diagnostykę w tym kierunku.
Rozpoznanie SOD zmienia podejście do leczenia. Nie wystarczy już tylko opieka okulistyczna. Konieczna staje się współpraca z endokrynologiem (specjalistą od hormonów), neurologiem, a często również z rehabilitantem i psychologiem rozwojowym.
Znaczenie braku przegrody przezroczystej
Brak przegrody przezroczystej to nieprawidłowość, która często budzi niepokój rodziców. Warto zrozumieć, co to właściwie oznacza. Przegroda przezroczysta to cienka, dwuwarstwowa błona znajdująca się w środkowej części mózgu. U zdrowych osób jest zawsze obecna.
W SOD brak tej przegrody jest jednym z kluczowych objawów. Nie jest to jednak bezpośrednią przyczyną problemów ze wzrokiem czy rozwojem. Raczej jest markerem, który wskazuje na szersze zaburzenia w rozwoju mózgu, które wystąpiły w okresie prenatalnym.
Co ważne, brak przegrody przezroczystej sam w sobie może nie dawać żadnych specyficznych objawów. Dopiero w połączeniu z ONH i/lub zaburzeniami przysadki tworzy obraz SOD. To pokazuje, jak ważne jest holistyczne podejście do diagnostyki – pojedyncze nieprawidłowości mogą nie mieć dużego znaczenia, ale ich kombinacja tworzy zespół wymagający kompleksowego leczenia.
Warto również pamiętać, że aż 70% pacjentów z ONH ma upośledzenia neurorozwojowe(1). Oznacza to, że problemy z rozwojem ruchowym, poznawczym czy społecznym są częste, niezależnie od tego, czy mamy do czynienia z izolowaną ONH, czy pełnym zespołem SOD.
Diagnoza SOD nie powinna być źródłem dodatkowego lęku, ale raczej mapą drogową dla dalszego postępowania. Pokazuje, które obszary wymagają szczególnej uwagi i jakie specjalistyczne wsparcie może być potrzebne. Wczesne rozpoznanie i wdrożenie odpowiedniego leczenia – zarówno okulistycznego, jak i endokrynologicznego – może znacząco poprawić jakość życia dziecka i zapobiec poważnym komplikacjom zdrowotnym.
Powikłania i choroby współistniejące w ONH
Diagnoza hipoplazji nerwu wzrokowego rzadko oznacza tylko problemy ze wzrokiem. To raczej punkt wyjścia do szerszego spojrzenia na zdrowie i rozwój dziecka. ONH często występuje w towarzystwie innych zaburzeń, które wymagają równie uważnej uwagi.
Zrozumienie tych powiązań nie jest po to, by Cię przestraszyć, ale by przygotować Cię na kompleksowe podejście do opieki nad dzieckiem. Wiedza o potencjalnych komplikacjach pozwala na ich wczesne wykrycie i skuteczne leczenie.
Zaburzenia endokrynologiczne: niedoczynność przysadki i inne
Jednym z najpoważniejszych powikłań towarzyszących ONH są zaburzenia funkcji przysadki mózgowej. Przysadka to mały, ale niezwykle ważny gruczoł, który kontroluje pracę innych gruczołów dokrewnych w organizmie.
W septo-optic dysplasia, zespole często związanym z ONH, niedoczynność przysadki jest jednym z kluczowych elementów(1). Objawy kliniczne obejmują zaburzenia widzenia, niedoczynność przysadki i opóźnienia rozwojowe(1).
Niedoczynność przysadki może objawiać się na różne sposoby:
- Niedobór hormonu wzrostu: dziecko rośnie wolniej niż rówieśnicy.
- Niedoczynność tarczycy: zmęczenie, senność, sucha skóra, zaparcia.
- Niedobór kortyzolu: problemy z radzeniem sobie ze stresem, niskie ciśnienie krwi.
- Zaburzenia dojrzewania: opóźnione lub nieprawidłowe dojrzewanie płciowe.
Dlatego każde dziecko z ONH powinno być regularnie badane przez endokrynologa. Wczesne wykrycie i leczenie niedoborów hormonalnych może zapobiec poważnym komplikacjom zdrowotnym i zapewnić prawidłowy rozwój.
Problemy rozwojowe i neurorozwojowe
Statystyki są jednoznaczne: aż 70% pacjentów z ONH ma upośledzenia neurorozwojowe(1). To oznacza, że problemy z rozwojem ruchowym, poznawczym czy społecznym są częste, a nie wyjątkowe.
Te trudności mogą objawiać się na różne sposoby:
- Opóźnienia motoryczne: dziecko później siada, raczkuje, chodzi.
- Problemy z koordynacją: niezgrabność ruchów, trudności z utrzymaniem równowagi.
- Trudności poznawcze: opóźnienia w rozwoju mowy, problemy z koncentracją, trudności w nauce.
- Zaburzenia integracji sensorycznej: nadwrażliwość lub niedowrażliwość na bodźce (dotyk, dźwięk, światło).
Warto podkreślić, że wysoki odsetek pacjentów z ONH – aż 90% – ma współistniejące strukturalne nieprawidłowości ośrodkowego układu nerwowego(1). To tłumaczy, dlaczego problemy rozwojowe są tak częste.
Kluczowe jest wczesne wdrożenie rehabilitacji. Fizjoterapia, terapia zajęciowa, logopedia – wszystkie te formy wsparcia mogą znacząco poprawić funkcjonowanie dziecka i pomóc mu w osiąganiu kamieni milowych rozwojowych.
Zaburzenia ze spektrum autyzmu w ONH
Badania wskazują, że dzieci z ONH mają podwyższone ryzyko zaburzeń ze spektrum autyzmu (ASD). Nie oznacza to, że każde dziecko z ONH będzie miało autyzm, ale warto być świadomym tej możliwości.
Dlaczego te dwa stany mogą współwystępować? Prawdopodobnie chodzi o wspólne podłoże rozwojowe. Zarówno ONH, jak i ASD mają swoje korzenie w okresie prenatalnym, gdy kształtuje się układ nerwowy. Zaburzenia w tym krytycznym okresie mogą wpływać na różne obszary rozwoju.
Objawy, które mogą sugerować zaburzenia ze spektrum autyzmu u dziecka z ONH:
- Trudności w interakcjach społecznych: ograniczony kontakt wzrokowy (co może być mylone z problemami wzrokowymi), trudności w nawiązywaniu relacji z rówieśnikami.
- Ograniczone, powtarzające się zachowania: fascynacja określonymi przedmiotami, rytuały, stereotypowe ruchy.
- Problemy z komunikacją: opóźniony rozwój mowy, trudności w rozumieniu i używaniu języka w sposób społeczny.
- Nadwrażliwość sensoryczna: szczególna wrażliwość na dźwięki, dotyk, zapachy.
Jeśli obserwujesz takie zachowania u swojego dziecka, warto skonsultować się z psychologiem rozwojowym lub psychiatrą dziecięcym. Wczesna diagnoza i interwencja mogą znacząco poprawić funkcjonowanie społeczne i komunikacyjne dziecka.
Pamiętaj, że lista potencjalnych powikłań i chorób współistniejących nie oznacza, że Twoje dziecko doświadczy wszystkich z nich. Każde dziecko z ONH jest unikalne. Kluczowe jest regularne monitorowanie rozwoju i zdrowia, aby w porę wykryć ewentualne problemy i wdrożyć odpowiednie leczenie.
Kompleksowa opieka nad dzieckiem z ONH to współpraca wielu specjalistów: okulisty, endokrynologa, neurologa, rehabilitanta, a czasem również psychologa czy psychiatry. To podejście zespołowe daje największe szanse na optymalny rozwój i jakość życia Twojego dziecka.
Leczenie i rehabilitacja w hipoplazji nerwu wzrokowego
Diagnoza hipoplazji nerwu wzrokowego nie oznacza, że nic nie można zrobić. Wręcz przeciwnie – to punkt wyjścia do aktywnego działania. Chociaż samego nerwu nie da się „naprawić” ani sprawić, by odrosły brakujące aksony, istnieje wiele form leczenia i rehabilitacji, które mogą znacząco poprawić funkcjonowanie i jakość życia dziecka.
Leczenie ONH to nie pojedyncza terapia, ale raczej zestaw interwencji dostosowanych do konkretnych potrzeb Twojego dziecka. To podejście zespołowe, w którym różni specjaliści współpracują, by zapewnić kompleksowe wsparcie.
Terapia hormonalna: leczenie niedoczynności przysadki
Jednym z najważniejszych aspektów leczenia w przypadkach, gdy ONH współwystępuje z septo-optic dysplasia, jest terapia hormonalna. Niedoczynność przysadki to poważne powikłanie, które wymaga systematycznego leczenia(1).
Leczenie polega na suplementacji brakujących hormonów. Endokrynolog dziecięcy dokładnie ocenia, których hormonów brakuje i w jakich dawkach należy je podawać. Może to obejmować:
- Hormon wzrostu: podawany w formie codziennych zastrzyków, pozwala na prawidłowy wzrost i rozwój kości.
- Hormony tarczycy: przyjmowane w formie tabletek, regulują metabolizm i wpływają na rozwój mózgu.
- Kortyzol: szczególnie ważny w sytuacjach stresowych, jak infekcje czy zabiegi chirurgiczne.
- Hormony płciowe: podawane w odpowiednim wieku, umożliwiają prawidłowe dojrzewanie.
Regularne kontrole u endokrynologa i ścisłe przestrzeganie zaleceń lekarskich są kluczowe. Niedobory hormonalne, jeśli nie są leczone, mogą prowadzić do poważnych problemów zdrowotnych, ale przy odpowiednim leczeniu dziecko może rozwijać się prawidłowo.
Rehabilitacja wzrokowa: jak poprawić funkcjonowanie?
Chociaż nie możemy naprawić samego nerwu, możemy pomóc dziecku w maksymalnym wykorzystaniu pozostałej funkcji wzrokowej. Rehabilitacja wzrokowa to proces, który uczy dziecko, jak najlepiej korzystać z tego, co widzi.
Terapia wzrokowa może obejmować:
- Ćwiczenia fiksacji: pomagają w utrzymaniu stabilnego spojrzenia na obiekcie.
- Trening śledzenia: poprawia zdolność do podążania wzrokiem za poruszającymi się przedmiotami.
- Ćwiczenia akomodacji: uczą szybkiego przełączania wzroku między bliskimi i dalekimi obiektami.
- Trening widzenia obuocznego: szczególnie ważny w przypadkach jednostronnej ONH.
- Nauka korzystania z pomocy wzrokowych: lup, okularów z filtrami, urządzeń powiększających.
Rehabilitacja wzrokowa to nie tylko ćwiczenia w gabinecie terapeuty. To również codzienne wsparcie w domu – odpowiednie oświetlenie, kontrastowe zabawki, dostosowanie środowiska do potrzeb dziecka.
Warto pamiętać, że mózg dziecka ma ogromną plastyczność. Nawet przy ograniczonej ilości informacji wzrokowych, może nauczyć się je efektywnie przetwarzać. Dlatego wczesna i systematyczna rehabilitacja daje najlepsze efekty.

Interwencja wczesnodziecięca: fizjoterapia, terapia zajęciowa
Ponieważ aż 70% pacjentów z ONH ma upośledzenia neurorozwojowe(1), interwencja wczesnodziecięca ma kluczowe znaczenie. To nie jest opcja dodatkowa, ale fundament wsparcia rozwoju.
Fizjoterapia pomaga w rozwoju motorycznym. Terapeuta pracuje nad:
- Prawidłowym napięciem mięśniowym
- Koordynacją ruchową
- Równowagą i stabilnością postawy
- Osiąganiem kamieni milowych rozwojowych (siadanie, raczkowanie, chodzenie)
Terapia zajęciowa skupia się na funkcjonowaniu w codziennych aktywnościach. Pomaga dziecku w:
- Rozwoju małej motoryki (chwytanie, manipulowanie przedmiotami)
- Samodzielności w czynnościach dnia codziennego (jedzenie, ubieranie się)
- Integracji sensorycznej (przetwarzaniu bodźców ze środowiska)
- Rozwoju zabawy i interakcji społecznych
Warto podkreślić, że wysoki odsetek pacjentów z ONH – aż 90% – ma współistniejące strukturalne nieprawidłowości ośrodkowego układu nerwowego(1). To tłumaczy, dlaczego wsparcie neurorozwojowe jest tak ważne.
Interwencja wczesnodziecięca działa najlepiej, gdy jest spersonalizowana i intensywna. Im wcześniej się zacznie, tym lepsze efekty można osiągnąć. To inwestycja w przyszłość dziecka, która może znacząco poprawić jego samodzielność i jakość życia.
Pamiętaj, że leczenie i rehabilitacja w ONH to maraton, a nie sprint. Wymaga cierpliwości, systematyczności i współpracy wielu specjalistów. Ale każde małe osiągnięcie – lepsze skupienie wzroku, nowa umiejętność ruchowa, prawidłowy wzrost – to ogromny sukces, który daje nadzieję i motywację do dalszej pracy.
Życie z ONH: praktyczne wskazówki dla rodziców
Diagnoza hipoplazji nerwu wzrokowego zmienia życie całej rodziny. To nie tylko kwestia wizyt u lekarzy i terapii – to codzienne wyzwania, małe zwycięstwa i nauka nowego sposobu patrzenia na świat. Jako rodzic jesteś najważniejszym przewodnikiem i wsparciem dla swojego dziecka.
Życie z ONH wymaga dostosowań, ale nie oznacza rezygnacji z marzeń i planów. To raczej inna ścieżka, która prowadzi do tych samych celów: szczęśliwego, samodzielnego dziecka, które może rozwijać swój potencjał.
Wsparcie rozwoju dziecka z zaburzeniami wzroku
Twoje codzienne interakcje z dzieckiem mają ogromny wpływ na jego rozwój. Oto kilka praktycznych wskazówek, które mogą pomóc:
- Mów do dziecka: Opisuj, co robisz, co widzisz, co się dzieje wokół. Słuch jest kluczowym kanałem poznawania świata dla dziecka z ograniczonym wzrokiem.
- Używaj kontrastów: Czarne zabawki na białym tle, jasne kolory na ciemnym podłożu – to pomaga dziecku dostrzec przedmioty.
- Zapewnij dobre oświetlenie: Unikaj olśnienia, ale zapewnij wystarczająco jasne światło, aby dziecko mogło wykorzystać pozostałą funkcję wzrokową.
- Zachęcaj do eksploracji dotykowej: Różne faktury, kształty, temperatury – dotyk to kolejny ważny zmysł.
- Bądź przewidywalny: Rutyna i powtarzalność dają dziecku poczucie bezpieczeństwa i ułatwiają orientację w przestrzeni.
Pamiętaj, że aż 70% pacjentów z ONH ma upośledzenia neurorozwojowe(1). Oznacza to, że wsparcie rozwoju musi być wielowymiarowe – nie tylko wzrokowego, ale również ruchowego, poznawczego i społecznego.
Nie porównuj swojego dziecka z rówieśnikami. Każde dziecko z ONH rozwija się w swoim tempie. Świętuj każdy mały postęp – pierwsze świadome spojrzenie, pierwsze samodzielne sięgnięcie po zabawkę, pierwsze słowo.
Edukacja i szkoła: dostosowania dla dziecka z ONH
Edukacja dziecka z ONH wymaga współpracy między rodzicami, szkołą i specjalistami. Kluczowe jest wczesne zaplanowanie wsparcia edukacyjnego.
Dziecko z ONH ma prawo do dostosowań edukacyjnych. Mogą one obejmować:
- Indywidualny program edukacyjno-terapeutyczny (IPET): Dokument, który określa formy i metody pracy z dzieckiem.
- Dostosowanie materiałów: Powiększone druki, materiały w kontrastowych kolorach, książki z dużym drukiem.
- Modyfikacja przestrzeni: Miejsce w pierwszej ławce, odpowiednie oświetlenie, brak rozpraszających elementów w polu widzenia.
- Wsparcie specjalistyczne: Zajęcia z tyflopedagogiem (specjalistą od edukacji dzieci z zaburzeniami wzroku), rehabilitacja wzrokowa w ramach szkoły.
- Dostosowanie wymagań: Wydłużenie czasu na zadania, możliwość korzystania z pomocy wzrokowych.
Warto pamiętać, że wysoki odsetek pacjentów z ONH – aż 90% – ma współistniejące strukturalne nieprawidłowości ośrodkowego układu nerwowego(1). To może oznaczać dodatkowe wyzwania edukacyjne, które również wymagają uwagi i wsparcia.
Najważniejsze jest otwarte komunikowanie się ze szkołą. Nauczyciele często nie mają doświadczenia z ONH, więc Twoja wiedza i wskazówki są bezcenne. Regularne spotkania, dzielenie się informacjami o postępach i trudnościach dziecka – to buduje most porozumienia między domem a szkołą.

Wsparcie psychologiczne dla całej rodziny
Diagnoza ONH wpływa nie tylko na dziecko, ale na całą rodzinę. Rodzice często doświadczają mieszanki emocji: smutku, złości, poczucia winy, niepewności. To normalne i potrzebujesz przestrzeni, żeby te emocje przeżyć.
Wsparcie psychologiczne nie jest oznaką słabości. To mądra inwestycja w dobrostan całej rodziny. Może przybierać różne formy:
- Terapia indywidualna dla rodzica: Pomaga w radzeniu sobie z emocjami, stresem, poczuciem winy.
- Terapia par: Wspiera relację między rodzicami, która może być napięta przez stres opieki nad dzieckiem ze specjalnymi potrzebami.
- Terapia rodzinna: Pomaga w komunikacji między wszystkimi członkami rodziny, w tym rodzeństwem dziecka z ONH.
- Grupy wsparcia: Kontakt z innymi rodzicami dzieci z ONH daje poczucie wspólnoty, wymianę doświadczeń i praktycznych wskazówek.
Nie zapominaj o rodzeństwie. Dzieci zdrowe mogą czuć się zaniedbywane, gdy tak dużo uwagi poświęcane jest dziecku z ONH. Potrzebują Twojego czasu, rozmowy o ich uczuciach, zapewnienia, że są tak samo ważne.
Pamiętaj też o sobie. Jako rodzic dziecka ze specjalnymi potrzebami masz prawo do odpoczynku, hobby, czasu tylko dla siebie. To nie jest egoizm – to konieczność. Wypoczęty, zrównoważony rodzic jest lepszym wsparciem dla dziecka.
Życie z ONH to podróż, która ma swoje wzloty i upadki. Są dni, gdy postępy dziecka dają nadzieję, i dni, gdy wyzwania wydają się przytłaczające. Kluczowe jest budowanie sieci wsparcia: rodzina, przyjaciele, specjaliści, inne rodziny z podobnymi doświadczeniami.
Twoje dziecko z ONH może prowadzić szczęśliwe, spełnione życie. Może uczyć się, pracować, nawiązywać relacje, realizować pasje. Twoja rola jako rodzica to nie tylko opiekun i terapeuta, ale przede wszystkim przewodnik, który wierzy w potencjał swojego dziecka i pomaga mu go odkrywać.
Najczęściej zadawane pytania (FAQ)
Po tym, jak szczegółowo omówiliśmy hipoplazję nerwu wzrokowego od diagnozy po codzienne życie, czas odpowiedzieć na pytania, które najczęściej pojawiają się w rozmowach z rodzicami i pacjentami. To naturalne, że po usłyszeniu diagnozy rodzi się wiele wątpliwości i obaw.
Te pytania odzwierciedlają największe niepokoje i najważniejsze kwestie, które chcesz zrozumieć. Odpowiedzi na nie pomogą Ci lepiej zorientować się w sytuacji i zaplanować dalsze działania.
Czy hipoplazja nerwu wzrokowego jest dziedziczna?
To jedno z pierwszych pytań, które zadają sobie rodzice. W większości przypadków odpowiedź brzmi: nie, ONH nie jest dziedziczna w tradycyjnym znaczeniu tego słowa. Większość przypadków występuje sporadycznie, bez rodzinnej historii problemów ze wzrokiem.
Nie oznacza to jednak, że genetyka nie odgrywa żadnej roli. W niektórych rodzinach obserwuje się występowanie ONH u kilku członków, co sugeruje możliwość genetycznego podłoża. Badania wskazują na mutacje w konkretnych genach, szczególnie w przypadkach związanych z septo-optic dysplasia(1).
Warto jednak podkreślić, że nawet jeśli w rodzinie występuje ONH, ryzyko dla kolejnego dziecka jest zwykle niskie. Najbardziej prominentnymi czynnikami ryzyka są czynniki prenatalne, takie jak młody wiek matki i pierworództwo(2), a nie genetyczne dziedziczenie.
Jeśli planujesz kolejną ciążę i masz dziecko z ONH, warto skonsultować się z genetykiem klinicznym. Może on ocenić indywidualne ryzyko i zalecić odpowiednie badania.
Jakie jest rokowanie dla dziecka z ONH?
Rokowanie w ONH jest bardzo zróżnicowane i zależy od wielu czynników. Nie ma jednej odpowiedzi, która pasowałaby do wszystkich przypadków. Kluczowe elementy, które wpływają na rokowanie, to:
- Stopień hipoplazji: Czy dotyczy jednego oka, czy obu? Jak głęboki jest niedorozwój nerwu?
- Współistniejące nieprawidłowości: Czy występują zaburzenia przysadki, nieprawidłowości mózgu, opóźnienia rozwojowe?
- Wczesność diagnozy i interwencji: Im wcześniej zacznie się leczenie i rehabilitację, tym lepsze efekty można osiągnąć.
- Dostęp do specjalistycznej opieki: Kompleksowe wsparcie zespołu specjalistów znacząco poprawia rokowanie.
Warto pamiętać, że aż 70% pacjentów z ONH ma upośledzenia neurorozwojowe(1), a 90% ma współistniejące strukturalne nieprawidłowości ośrodkowego układu nerwowego(1). To pokazuje, jak ważne jest holistyczne podejście do rokowania.
Dziecko z ONH może prowadzić szczęśliwe, spełnione życie. Może uczyć się, pracować, nawiązywać relacje. Kluczowe jest odpowiednie wsparcie, dostosowane do jego indywidualnych potrzeb i możliwości.
Czy ostrość wzroku może się poprawić z wiekiem?
To pytanie dotyka nadziei wielu rodziców. Niestety, sama struktura nerwu wzrokowego – zmniejszona liczba aksonów – nie ulega poprawie z wiekiem(1). Nerw, który jest niedorozwinięty, pozostanie taki przez całe życie.
Jednak to nie oznacza, że funkcja wzrokowa nie może się poprawiać. Mózg dziecka ma ogromną plastyczność – zdolność do reorganizacji i adaptacji. Poprzez rehabilitację wzrokową dziecko może nauczyć się lepiej wykorzystywać pozostałą funkcję wzrokową.
Co może się poprawić z wiekiem i terapią:
- Umiejętność wykorzystywania widzenia: Dziecko uczy się, jak najlepiej korzystać z tego, co widzi.
- Funkcje wzrokowe: Śledzenie wzrokiem, fiksacja, widzenie obuoczne mogą się poprawić dzięki ćwiczeniom.
- Kompetencje wzrokowe: Rozpoznawanie kształtów, kolorów, twarzy, czytanie – te umiejętności mogą się rozwijać.
- Adaptacja do ograniczeń: Dziecko uczy się strategii kompensacyjnych, jak korzystanie z innych zmysłów.
Warto również pamiętać, że w 2007 roku ONH była uważana za trzecią najczęstszą przyczynę upośledzenia wzroku u dzieci poniżej 3 roku życia(2). To pokazuje, jak ważne jest wczesne wsparcie – im wcześniej zacznie się rehabilitację, tym większy potencjał do poprawy funkcjonowania.
Najważniejsze jest realistyczne, ale optymistyczne podejście. Nie oczekuj cudownego „wyleczenia” ONH, ale wierz w możliwość znaczącej poprawy funkcjonowania dzięki systematycznej pracy, odpowiedniemu wsparciu i wierze w potencjał Twojego dziecka.
Życie z ONH to wyzwanie, ale też podróż pełna małych i dużych zwycięstw. Każde nowe słowo, każda nowa umiejętność, każdy uśmiech dziecka – to dowód na to, że pomimo trudności, rozwój i szczęście są możliwe.
Źródła
- https://eyewiki.org/Optic_Nerve_Hypoplasia
- https://pmc.ncbi.nlm.nih.gov/articles/PMC3576022/






