Ortopeda – czym się zajmuje?
Kim jest ortopeda? Definicja i zakres specjalizacji
Jeśli zastanawiasz się, ortopeda czym się zajmuje, to odpowiedź jest bardziej złożona niż mogłoby się wydawać. To nie tylko lekarz od złamanych kości, ale specjalista od całego układu narządu ruchu.
Zawód ortopedy istnieje przede wszystkim po to, aby opiekować się pacjentem. Relacja lekarz-pacjent stanowi centralny punkt wszystkich kwestii etycznych(1). Ta relacja ma charakter umowny i opiera się na poufności, zaufaniu i uczciwości.
Czym dokładnie zajmuje się lekarz ortopeda?
Ortopeda to chirurg specjalizujący się w diagnostyce, leczeniu i rehabilitacji schorzeń układu ruchu. Jego praca obejmuje zarówno konsultacje, jak i skomplikowane zabiegi operacyjne.
Chirurgia ortopedyczna to pięcioletnia rezydencja po ukończeniu studiów medycznych(2). Wielu chirurgów ortopedycznych decyduje się kontynuować szkolenie po rezydenturze, aby ukończyć staże w szerokiej gamie podspecjalizacji.
W Polsce specjalizacja w dziedzinie ortopedii i traumatologii narządu ruchu trwa 5 lat (261 tygodni/1305 dni roboczych plus czas na samokształcenie: 6 tygodni/30 dni roboczych)(3).
Podczas specjalizacji lekarz musi zdobyć praktyczne doświadczenie. W trakcie specjalizacji lekarz musi wykonać samodzielnie 153 zabiegi oraz asystować przy 106 zabiegach(3). To konkretne liczby, które pokazują skalę przygotowania do zawodu.
Jaka jest różnica między ortopedią a traumatologią?
W Polsce te dwie specjalizacje są połączone w jedną: ortopedię i traumatologię narządu ruchu. To nie przypadek, ale świadoma decyzja systemowa.
Ortopedia tradycyjnie zajmuje się schorzeniami przewlekłymi i wrodzonymi. To deformacje, zwyrodnienia, choroby rozwojowe i wszystkie problemy, które rozwijają się z czasem.
Traumatologia koncentruje się na urazach ostrych. Złamania, skręcenia, zwichnięcia i inne uszkodzenia powstałe w wyniku wypadków to jej domena.
Połączenie tych dziedzin ma sens kliniczny. Często uraz prowadzi do problemów przewlekłych, a schorzenia przewlekłe zwiększają ryzyko urazów.
Dzięki temu połączeniu ortopeda-traumatolog może prowadzić pacjenta przez cały proces: od ostrego urazu, przez leczenie operacyjne, aż po rehabilitację i profilaktykę nawrotów.
Jakie struktury obejmuje układ narądu ruchu?
Układ narządu ruchu to nie tylko kości. To skomplikowany system, w którym każdy element ma swoje zadanie i wpływa na pozostałe.
Kości stanowią szkielet, ale bez stawów byłyby bezużyteczne. Stawy to ruchome połączenia między kośćmi, które umożliwiają przemieszczanie się.
Więzadła stabilizują stawy, zapobiegając nadmiernym ruchom. Mięśnie, wraz ze ścięgnami, zapewniają siłę potrzebną do poruszania kośćmi.
Chrząstki stawowe działają jak amortyzatory, redukując tarcie między kośćmi. Kaletki maziowe zmniejszają tarcie między tkankami.
Nerwy kontrolują pracę mięśni i przekazują informacje o bólu. Naczynia krwionośne dostarczają tlen i składniki odżywcze do wszystkich tkanek.
Ortopeda musi rozumieć wszystkie te elementy i ich wzajemne zależności. Problem w jednej strukturze często wpływa na funkcjonowanie całego układu.
To właśnie ta kompleksowość sprawia, że odpowiedź na pytanie ortopeda czym się zajmuje jest tak obszerna. To specjalista od całego systemu, który pozwala ci się poruszać.
Jak wygląda szkolenie ortopedyczne? Droga do specjalizacji
Zanim ortopeda zacznie odpowiadać na pytanie ortopeda czym się zajmuje w praktyce, musi przejść długą i wymagającą drogę szkoleniową. To nie jest zwykła specjalizacja, ale prawdziwy maraton edukacyjny.
Droga do tytułu specjalisty ortopedii i traumatologii narządu ruchu przypomina wieloetapową podróż. Każdy etap ma swoje cele, wymagania i sprawdziany umiejętności.
Ile trwa specjalizacja z ortopedii i traumatologii?
Specjalizacja w dziedzinie ortopedii i traumatologii narządu ruchu trwa 5 lat (261 tygodni/1305 dni roboczych plus czas na samokształcenie: 6 tygodni/30 dni roboczych)(3).
To nie są przypadkowe liczby. Program obowiązujący od wiosny 2023 roku precyzyjnie określa, ile czasu lekarz musi poświęcić na każdy aspekt szkolenia.
Pamiętaj, że to tylko formalna specjalizacja. Wcześniej jest 6 lat studiów medycznych, a potem często dodatkowe szkolenia. Chirurgia ortopedyczna to pięcioletnia rezydencja po ukończeniu studiów medycznych(2).
W praktyce oznacza to, że od rozpoczęcia studiów do uzyskania pełnych uprawnień mija minimum 11 lat. To czas intensywnej nauki i praktyki.
Jakie kursy specjalizacyjne musi ukończyć przyszły ortopeda?
Program specjalizacji to nie tylko praca w szpitalu. To także obowiązkowe kursy, które rozwijają konkretne umiejętności.
Każdy przyszły ortopeda musi ukończyć kursy z zakresu diagnostyki obrazowej. RTG, tomografia komputerowa, rezonans magnetyczny i USG to narzędzia, które musi perfekcyjnie opanować.
Kursy chirurgiczne obejmują techniki operacyjne, zasady aseptyki i antyseptyki oraz postępowanie okołooperacyjne. To podstawa bezpieczeństwa pacjenta na sali operacyjnej.
Rehabilitacja i fizjoterapia to kolejny ważny obszar. Ortopeda musi wiedzieć, jak zaplanować proces rehabilitacji po zabiegach i urazach.
Kursy z ortopedii dziecięcej uczą specyfiki pracy z najmłodszymi pacjentami. Kości dzieci rozwijają się inaczej, co wymaga innych podejść terapeutycznych.
Etyka zawodowa jest integralną częścią szkolenia. Zawód ortopedy istnieje przede wszystkim po to, aby opiekować się pacjentem(1). Ta zasada przenika całe kształcenie.
Ile zabiegów musi wykonać lekarz podczas rezydentury?
Liczby mówią same za siebie. W trakcie specjalizacji lekarz musi wykonać samodzielnie 153 zabiegi oraz asystować przy 106 zabiegach(3).
To nie są przypadkowe procedury. Program precyzyjnie określa, jakie zabiegi musi opanować przyszły specjalista.
Na liście znajduje się 20 całkowitych endoprotezoplastyki stawu biodrowego, 10 całkowitych endoprotezoplastyki stawu kolanowego, 10 artroskopii, 5 operacji rekonstrukcyjnych więzadeł stawu kolanowego(3).
Każdy z tych zabiegów wymaga innych umiejętności. Endoprotezoplastyka to precyzyjna praca z implantami, artroskopia to małoinwazyjna technika, a rekonstrukcje więzadeł to chirurgia rekonstrukcyjna.
Te liczby gwarantują, że specjalista zdobędzie doświadczenie w różnych technikach operacyjnych. Nie może być tak, że zna tylko jeden rodzaj zabiegów.
Po zakończeniu specjalizacji wielu chirurgów decyduje się na dodatkowe szkolenia. Wielu chirurgów ortopedycznych decyduje się kontynuować szkolenie po rezydenturze, aby ukończyć staże w szerokiej gamie podspecjalizacji(2).
To pokazuje, że odpowiedź na pytanie ortopeda czym się zajmuje jest poparta latami praktyki i setkami wykonanych procedur. To nie teoria, ale konkretne umiejętności zdobyte w sali operacyjnej.
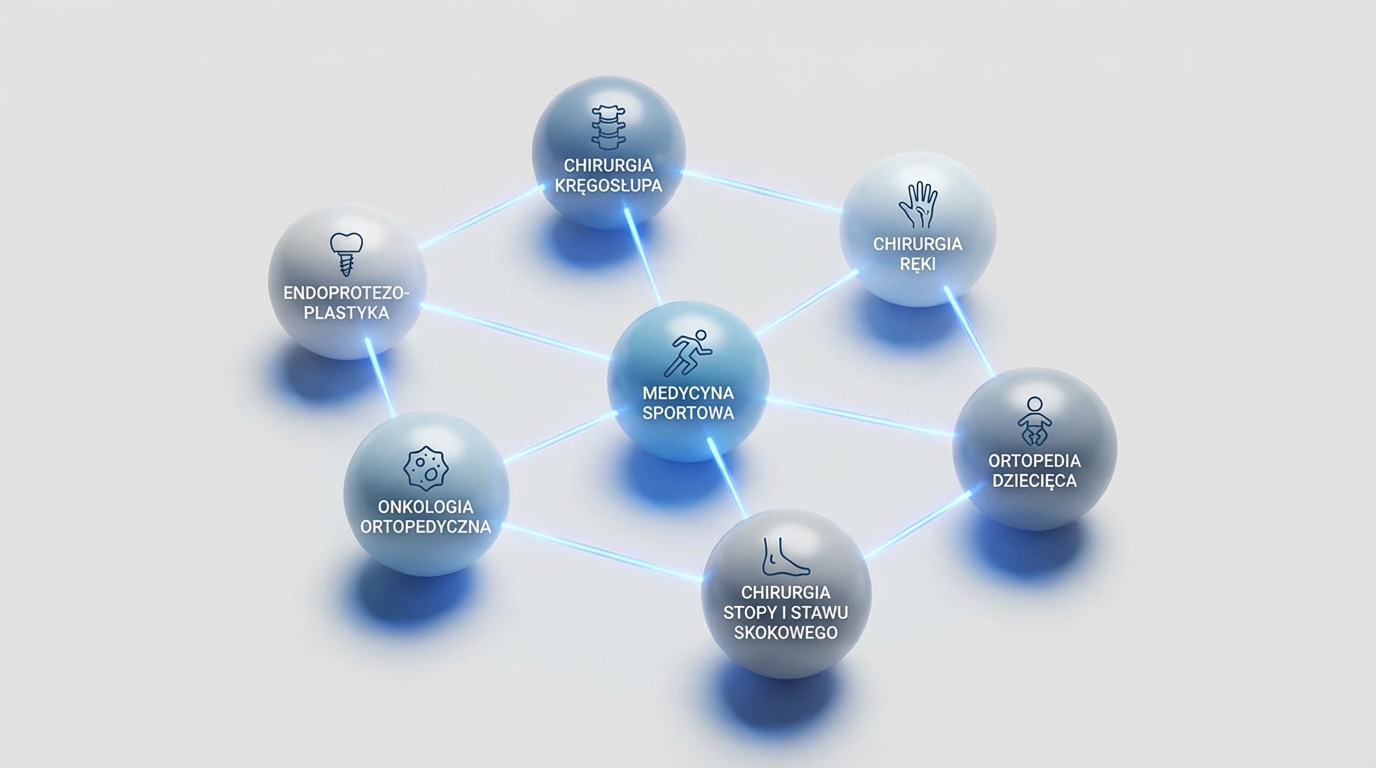
Główne specjalizacje w ortopedii – przegląd dziedzin
Gdy już wiesz, ortopeda czym się zajmuje ogólnie, czas poznać szczegóły. Współczesna ortopedia to nie jedna dziedzina, ale cała galaktyka specjalizacji, z których każda ma swoją unikalną specyfikę.
Wielu chirurgów ortopedycznych decyduje się kontynuować szkolenie po rezydenturze, aby ukończyć staże w szerokiej gamie podspecjalizacji(2). To właśnie te dodatkowe szkolenia tworzą bogaty krajobraz współczesnej ortopedii.
Czym zajmuje się ortopeda dziecięcy?
Ortopeda dziecięcy to specjalista od rozwijającego się układu ruchu. Jego pacjenci to nie mali dorośli, ale organizmy w trakcie dynamicznego rozwoju.
Kości dzieci mają strefy wzrostu, które nie występują u dorosłych. To właśnie te obszary wymagają szczególnej uwagi i innych podejść terapeutycznych.
Wady wrodzone to główny obszar pracy ortopedy dziecięcego. Dysplazja stawów biodrowych, stopa końsko-szpotawa, skolioza – to tylko niektóre z problemów, z którymi się mierzy.
Urazy u dzieci leczą się inaczej niż u dorosłych. Organizm dziecka ma większe zdolności regeneracyjne, ale też inne ryzyka związane z uszkodzeniem stref wzrostu.
Choroby rozwojowe kości to kolejne wyzwanie. Młodzieńcza kifoza, choroba Perthesa czy choroba Osgood-Schlattera wymagają specjalistycznej wiedzy.
Ortopeda dziecięcy musi też umieć współpracować z małymi pacjentami. Komunikacja z dzieckiem i jego rodzicami to kluczowa umiejętność w tej specjalizacji.
Na czym skupia się ortopeda sportowy?
Ortopeda sportowy to specjalista od urazów i przeciążeń związanych z aktywnością fizyczną. Jego pacjenci to zarówno zawodowi sportowcy, jak i amatorzy uprawiający rekreacyjnie sport.
Urazy typowe dla konkretnych dyscyplin to jego chleb powszedni. Łokieć tenisisty, kolano biegacza, bark pływaka – każda dyscyplina ma swoje charakterystyczne kontuzje.
Leczenie musi uwzględniać powrót do pełnej sprawności. Dla sportowca ważne jest nie tylko wyleczenie, ale też odzyskanie pełnych możliwości fizycznych.
Profilaktyka urazów to drugi filar pracy ortopedy sportowego. Analiza biomechaniki ruchu, korekcja wad postawy, dobór odpowiedniego sprzętu – to wszystko wpływa na ryzyko kontuzji.
Rehabilitacja ukierunkowana na sport to specjalność tej dziedziny. Programy treningowe muszą być dostosowane do etapu leczenia i celów sportowych pacjenta.
Współpraca z trenerami i fizjoterapeutami to codzienność. Ortopeda sportowy rzadko pracuje w izolacji, częściej jest częścią zespołu opiekującego się sportowcem.
Co to jest chirurgia ręki i nadgarstka?
Chirurgia ręki i nadgarstka to jedna z najbardziej precyzyjnych specjalizacji ortopedycznych. Ręka to skomplikowany mechanizm z 27 kośćmi, dziesiątkami stawów i setkami więzadeł.
Urazy ręki są niezwykle częste, ale też niezwykle zróżnicowane. Złamania, zwichnięcia, uszkodzenia ścięgien i nerwów – każdy wymaga innego podejścia.
Choroby zwyrodnieniowe to kolejne wyzwanie. Zespół cieśni nadgarstka, choroba de Quervaina, palce trzaskające – to problemy, które mogą znacząco ograniczać funkcję ręki.
Chirurgia rekonstrukcyjna to esencja tej specjalizacji. Po ciężkich urazach często konieczna jest odbudowa utraconych struktur przy użyciu mikrochirurgicznych technik.
Chirurdzy ręki często współpracują z neurologami. Uszkodzenia nerwów obwodowych wymagają kompleksowego podejścia łączącego ortopedię i neurologię.
Rehabilitacja po operacjach ręki jest równie ważna jak sam zabieg. Bez odpowiedniej fizjoterapii nawet najlepiej wykonana operacja może nie przynieść oczekiwanych efektów.
Ta specjalizacja pokazuje, jak bardzo odpowiedź na pytanie ortopeda czym się zajmuje może się różnicować. Od opieki nad noworodkiem z dysplazją bioder, przez leczenie zawodowego piłkarza z zerwanym więzadłem, aż po mikrochirurgiczne zabiegi na ręce – to wszystko jest ortopedia.
Jakie schorzenia diagnozuje i leczy ortopeda? Kompleksowa lista
Gdy już rozumiesz, ortopeda czym się zajmuje ogólnie, czas poznać konkretne problemy, z którymi się mierzy. To nie tylko złamane kości, ale całe spektrum schorzeń układu ruchu.
Zawód ortopedy istnieje przede wszystkim po to, aby opiekować się pacjentem(1). Ta zasada znajduje odzwierciedlenie w szerokim zakresie schorzeń, które diagnozuje i leczy.
Jakie są najczęstsze choroby zwyrodnieniowe stawów?
Choroba zwyrodnieniowa stawów to prawdziwa epidemia naszych czasów. Dotyka głównie osoby starsze, ale coraz częściej pojawia się też u młodszych pacjentów.
Gonartroza, czyli zwyrodnienie stawu kolanowego, to jeden z najczęstszych problemów. Ból przy wstawaniu, chodzeniu po schodach i charakterystyczne „trzeszczenie” to typowe objawy.
Koksartroza, czyli zwyrodnienie stawu biodrowego, utrudnia codzienne funkcjonowanie. Ból promieniujący do pachwiny i ograniczenie ruchomości to sygnały alarmowe.
Zwyrodnienie kręgosłupa to kolejny częsty problem. Dyskopatia, stenoza kanału kręgowego, zmiany w stawach międzywyrostkowych – to wszystko wpływa na komfort życia.
Choroba zwyrodnieniowa stawów rąk często dotyka kobiety po menopauzie. Guzki Heberdena i Boucharda to charakterystyczne zmiany na palcach.
Leczenie zaczyna się od metod zachowawczych. Fizjoterapia, leki przeciwbólowe, zmiana stylu życia – to pierwsza linia obrony.
Gdy to nie pomaga, przychodzi czas na zabiegi. W trakcie specjalizacji lekarz musi wykonać samodzielnie 20 całkowitych endoprotezoplastyki stawu biodrowego i 10 całkowitych endoprotezoplastyki stawu kolanowego(3). To pokazuje, jak powszechne są te procedury.
Czym różnią się wady wrodzone od nabytych?
Wady wrodzone powstają w okresie płodowym lub są dziedziczone. Ortopeda musi je rozpoznać jak najwcześniej, aby wdrożyć odpowiednie leczenie.
Dysplazja stawów biodrowych to klasyczny przykład wady wrodzonej. Wczesne wykrycie i zastosowanie szelek Pavlika pozwala uniknąć operacji.
Stopa końsko-szpotawa to kolejna wada wymagająca szybkiej interwencji. Leczenie metodą Ponsetiego daje doskonałe efekty, jeśli zacznie się je w pierwszych tygodniach życia.
Skolioza idiopatyczna często ma podłoże wrodzone. Krzywizna kręgosłupa wymaga regularnego monitorowania i czasem leczenia operacyjnego.
Wady nabyte rozwijają się w trakcie życia. Mogą wynikać z urazów, przeciążeń, chorób metabolicznych lub procesów zapalnych.
Płaskostopie nabyte często rozwija się u osób z nadwagą lub wykonujących pracę stojącą. To przykład wady, która nie była obecna przy urodzeniu.
Deformacje pourazowe to wady nabyte po złamaniach. Nieprawidłowe zrosty kości mogą prowadzić do zaburzeń funkcji całej kończyny.
Które urazy sportowe wymagają interwencji ortopedy?
Nie każdy uraz sportowy wymaga wizyty u ortopedy, ale niektóre absolutnie tak. Kluczowe jest rozróżnienie między zwykłym stłuczeniem a poważnym uszkodzeniem.
Zerwanie więzadła krzyżowego przedniego to klasyczny uraz sportowy. Wymaga często rekonstrukcji chirurgicznej, zwłaszcza u osób aktywnych fizycznie.
W trakcie specjalizacji lekarz musi wykonać 5 operacji rekonstrukcyjnych więzadeł stawu kolanowego(3). To pokazuje, jak ważna jest ta umiejętność w praktyce ortopedycznej.
Zerwanie ścięgna Achillesa dotyka nie tylko sportowców wyczynowych. Bieganie, tenis, koszykówka – w każdej z tych dyscyplin ryzyko jest realne.
Zwichnięcia stawów, zwłaszcza barku, często wymagają interwencji. Nawracające zwichnięcia mogą prowadzić do niestabilności stawu.
Złamania zmęczeniowe to specyficzny typ urazu. Powstają w wyniku powtarzających się mikrourazów, a nie jednorazowego zdarzenia.
Uszkodzenia łąkotek stawu kolanowego często wymagają artroskopii. W trakcie specjalizacji lekarz musi wykonać 10 artroskopii(3), co pokazuje wagę tej małoinwazyjnej techniki.
Zespół przeciążeniowy nadgarstka u rowerzystów, łokieć tenisisty, kolano biegacza – to tylko niektóre z urazów typowych dla konkretnych dyscyplin.
Każdy z tych problemów pokazuje, jak bardzo odpowiedź na pytanie ortopeda czym się zajmuje jest złożona. To specjalista od całego spektrum schorzeń układu ruchu – od wad wrodzonych, przez choroby zwyrodnieniowe, aż po skomplikowane urazy sportowe.
Kiedy należy udać się do ortopedy? Objawy alarmujące
Teraz, gdy już wiesz, ortopeda czym się zajmuje, czas nauczyć się rozpoznawać sytuacje, które wymagają jego interwencji. Nie każdy ból stawu oznacza pilną wizytę, ale niektóre objawy absolutnie tak.
Zawód ortopedy istnieje przede wszystkim po to, aby opiekować się pacjentem(1). Ta zasada oznacza, że powinieneś szukać pomocy, gdy twój układ ruchu nie funkcjonuje prawidłowo.
Które bóle stawów wymagają konsultacji specjalistycznej?
Ból, który budzi cię w nocy, to czerwona flaga. Jeśli ból stawu jest na tyle silny, że przerywa sen, to znak, że coś poważnego się dzieje.
Ból pojawiający się w spoczynku, bez wyraźnego powodu, również wymaga uwagi. Zdrowy staw nie powinien boleć, gdy nie jest obciążany.
Sztywność poranna trwająca dłużej niż 30 minut to kolejny niepokojący objaw. To może wskazywać na proces zapalny w stawie.
Obrzęk stawu, który utrzymuje się dłużej niż kilka dni, wymaga diagnostyki. Opuchlizna może oznaczać stan zapalny, uszkodzenie struktur wewnętrznych lub inne problemy.
Trzeszczenie i przeskakiwanie w stawie, jeśli towarzyszy mu ból, to sygnał alarmowy. Same odgłosy bez bólu zwykle nie są groźne, ale w połączeniu z dolegliwościami bólowymi wymagają konsultacji.
Ograniczenie ruchomości, które postępuje z czasem, to powód do niepokoju. Jeśli coraz trudniej ci się schylić, sięgnąć po coś lub wykonać inne codzienne czynności, czas na wizytę.
Jak rozpoznać, że kontuzja wymaga wizyty u ortopedy?
Słyszalny trzask w momencie urazu to często znak poważnego uszkodzenia. Zerwanie więzadła lub ścięgna często daje charakterystyczny dźwięk.
Niemożność obciążenia kończyny bezpośrednio po urazie to czerwona flaga. Jeśli nie możesz stanąć na nodze lub oprzeć się na ręce, prawdopodobnie potrzebujesz pomocy specjalisty.
Widoczna deformacja kończyny po urazie wymaga natychmiastowej interwencji. Wygięcie, skręcenie lub inne nienaturalne ustawienie kości to znak złamania lub zwichnięcia.
Obrzęk, który narasta w ciągu kilku godzin od urazu, wskazuje na poważne uszkodzenie. Im szybciej pojawia się opuchlizna, tym większe prawdopodobieństwo znaczącego urazu.
Zasinienie rozprzestrzeniające się wokół miejsca urazu to kolejny niepokojący objaw. Oznacza rozległe krwawienie wewnętrzne, które wymaga oceny.
Utrata czucia lub mrowienie w kończynie poniżej miejsca urazu może wskazywać na uszkodzenie nerwów. To sytuacja wymagająca pilnej konsultacji.
Kiedy drętwienie kończyn jest niepokojącym sygnałem?
Drętwienie, które pojawia się nagle, bez wyraźnej przyczyny, zawsze wymaga diagnostyki. Nagła utrata czucia może oznaczać problem neurologiczny lub naczyniowy.
Drętwienie promieniujące od kręgosłupa do kończyn to typowy objaw problemów z kręgosłupem. Ucisk na korzenie nerwowe w odcinku szyjnym daje drętwienie rąk, w lędźwiowym – nóg.
Drętwienie pojawiające się w określonych pozycjach, np. podczas snu lub siedzenia, może wskazywać na zespół cieśni. Najczęściej dotyczy nadgarstka (zespół cieśni nadgarstka) lub łokcia.
Drętwieniu towarzyszące osłabienie siły mięśniowej to poważny objaw. Jeśli nie możesz utrzymać przedmiotu w ręce lub masz problem z chodzeniem, potrzebujesz pilnej pomocy.
Drętwienie symetryczne, występujące po obu stronach ciała, może wskazywać na problemy systemowe. Cukrzyca, niedobory witamin, choroby autoimmunologiczne – to tylko niektóre możliwe przyczyny.
Drętwienie, któremu towarzyszy zmiana koloru skóry (bladość, sinica), sugeruje problemy z ukrwieniem. To sytuacja wymagająca szybkiej interwencji.
Pamiętaj, że specjalizacja w dziedzinie ortopedii i traumatologii narządu ruchu trwa 5 lat(3). To oznacza, że ortopeda ma wiedzę i doświadczenie, aby odróżnić błahe problemy od poważnych schorzeń.
Nie czekaj, aż objawy same miną. Wczesna diagnostyka często pozwala uniknąć poważnych komplikacji i skrócić czas leczenia. Jeśli masz wątpliwości, czy twój problem wymaga konsultacji ortopedycznej, lepiej dmuchać na zimne.
Jak wygląda wizyta u ortopedy? Procedura diagnostyczna
Gdy już wiesz, ortopeda czym się zajmuje i kiedy się do niego udać, czas poznać, jak wygląda sama wizyta. To nie jest magiczne zaklęcie, ale uporządkowany proces diagnostyczny.
Relacja lekarz-pacjent ma charakter umowny i opiera się na poufności, zaufaniu i uczciwości(1). Ta zasada stanowi fundament całej procedury diagnostycznej.
Z czego składa się wywiad lekarski u ortopedy?
Wywiad to podstawa każdej diagnozy. Ortopeda zaczyna od pytania o główny problem. Musisz opisać dokładnie, co cię boli, kiedy się zaczęło i co nasila dolegliwości.
Charakter bólu ma kluczowe znaczenie. Czy to ból ostry czy tępy? Czy promieniuje gdzieś? Czy towarzyszą mu inne objawy jak drętwienie czy mrowienie?
Czynniki wywołujące i łagodzące ból to kolejny ważny element. Czy ból pojawia się przy ruchu czy w spoczynku? Co przynosi ulgę?
Historia urazów to obowiązkowy punkt wywiadu. Nawet stare kontuzje mogą mieć wpływ na obecne problemy. Nie pomijaj żadnego, nawet pozornie błahego urazu.
Choroby współistniejące i przyjmowane leki mogą wpływać na układ ruchu. Cukrzyca, choroby reumatologiczne, osteoporoza – to wszystko ma znaczenie.
Tryb życia i aktywność fizyczna pomagają zrozumieć kontekst problemu. Praca fizyczna, uprawiane sporty, hobby – wszystko to może wpływać na stan układu ruchu.
Historia rodzinna czasem wskazuje na predyspozycje genetyczne. Jeśli w rodzinie były problemy ortopedyczne, warto o tym wspomnieć.
Jakie badania fizykalne wykonuje specjalista?
Oglądanie to pierwszy etap badania fizykalnego. Ortopeda ocenia postawę, symetrię ciała, ewentualne deformacje, obrzęki czy zsinienia.
Badanie palpacyjne polega na dotykaniu bolącego miejsca. Lekarz sprawdza wrażliwość na ucisk, obecność guzków, napięcie mięśniowe i temperaturę skóry.
Badanie ruchomości stawów to kluczowy element. Ortopeda ocenia zakres ruchu w stawach, porównując stronę chorą ze zdrową.
Testy siły mięśniowej pokazują, czy mięśnie pracują prawidłowo. Osłabienie siły może wskazywać na uszkodzenie nerwów lub mięśni.
Testy stabilności sprawdzają, czy stawy są wystarczająco stabilne. To szczególnie ważne po urazach lub w przypadku nawracających zwichnięć.
Testy neurologiczne oceniają funkcje nerwów. Badanie czucia, odruchów i koordynacji pomaga wykluczyć problemy neurologiczne.
Badanie chodu pokazuje, jak problem wpływa na codzienne funkcjonowanie. Nieprawidłowy chód może wskazywać na wiele różnych problemów.
Kiedy konieczne są badania obrazowe (RTG, USG, MRI)?
RTG to podstawowe badanie w ortopedii. Pokazuje kości, ich ustawienie, obecność złamań, zwyrodnień lub innych zmian strukturalnych.
USG doskonale obrazuje tkanki miękkie. Ścięgna, więzadła, mięśnie, kaletki maziowe – to wszystko widać w ultrasonografii.
MRI (rezonans magnetyczny) to najbardziej zaawansowane badanie. Pokazuje zarówno kości, jak i tkanki miękkie w wysokiej rozdzielczości.
Tomografia komputerowa (TK) szczególnie przydaje się w ocenie złamań. Pokazuje dokładnie przebieg szczeliny złamania i przemieszczenie odłamów.
Scyntygrafia kości służy do oceny metabolizmu kostnego. Pomaga wykryć zmiany zapalne, nowotworowe lub miejsca zwiększonego ryzyka złamań.
Artroskopia to zarówno badanie, jak i metoda leczenia. Pozwala zajrzeć do wnętrza stawu i jednocześnie wykonać zabieg.
Pamiętaj, że specjalizacja w dziedzinie ortopedii i traumatologii narządu ruchu trwa 5 lat(3). To oznacza, że ortopeda ma wiedzę, aby dobrać odpowiednie badania do konkretnego problemu.
Nie każdy problem wymaga wszystkich badań. Dobry specjalista wie, które z nich przyniosą najwięcej informacji przy najmniejszym obciążeniu dla pacjenta.
Procedura diagnostyczna pokazuje, że odpowiedź na pytanie ortopeda czym się zajmuje to nie tylko leczenie, ale przede wszystkim precyzyjna diagnoza. Bez dobrej diagnostyki nie ma skutecznego leczenia.
Metody leczenia w ortopedii: od zachowawczych po operacyjne
Gdy już wiesz, ortopeda czym się zajmuje w diagnostyce, czas poznać drugą stronę medalu – leczenie. Współczesna ortopedia oferuje całe spektrum metod, od prostych ćwiczeń po skomplikowane operacje.
Zawód ortopedy istnieje przede wszystkim po to, aby opiekować się pacjentem(1). To oznacza, że dobór metody leczenia zawsze uwzględnia korzyści i ryzyka dla konkretnej osoby.
Kiedy wystarczy leczenie zachowawcze?
Leczenie zachowawcze to pierwsza linia obrony w większości schorzeń ortopedycznych. Obejmuje metody nieoperacyjne, które często dają doskonałe efekty.
Fizjoterapia to podstawa leczenia zachowawczego. Ćwiczenia wzmacniające, rozciągające, poprawiające propriocepcję – to wszystko pomaga odzyskać sprawność.
Farmakoterapia łagodzi objawy. Leki przeciwbólowe, przeciwzapalne, rozluźniające mięśnie – każdy ma swoje miejsce w leczeniu.
Zmiana stylu życia często przynosi zaskakujące efekty. Redukcja masy ciała, modyfikacja aktywności fizycznej, ergonomia pracy – to proste zmiany z dużym wpływem.
Zaopatrzenie ortopedyczne wspomaga leczenie. Ortezy, stabilizatory, wkładki ortopedyczne – to narzędzia, które odciążają uszkodzone struktury.
Iniekcje dostawowe podaje się w przypadku stanów zapalnych. Kortykosteroidy, kwas hialuronowy, osocze bogatopłytkowe – każda substancja ma inne zastosowanie.
Fizykoterapia wykorzystuje czynniki fizyczne. Laser, ultradźwięki, pole magnetyczne, krioterapia – to metody wspomagające proces gojenia.
Na czym polegają małoinwazyjne zabiegi ortopedyczne?
Artroskopia to królowa małoinwazyjnych zabiegów. Przez małe nacięcia wprowadza się kamerę i narzędzia, co minimalizuje uszkodzenie tkanek.
W trakcie specjalizacji lekarz musi wykonać 10 artroskopii(3). To pokazuje, jak ważna jest ta technika w praktyce ortopedycznej.
Artroskopia kolana pozwala na rekonstrukcję więzadeł, usunięcie uszkodzonych fragmentów łąkotek lub płukanie stawu. Gojenie jest szybsze niż po tradycyjnej operacji.
Artroskopia barku służy do leczenia zespołu cieśni podbarkowej, uszkodzeń stożka rotatorów lub niestabilności stawu. To precyzyjna technika z małymi bliznami.
Zabiegi przezskórne wykorzystują igły pod kontrolą obrazowania. Wertebroplastyka, kyfoplastyka, ablacja – to metody leczenia kręgosłupa bez dużych cięć.
Zastrzyki pod kontrolą USG pozwalają precyzyjnie podać lek w chore miejsce. To zwiększa skuteczność i zmniejsza ryzyko powikłań.
Leczenie falą uderzeniową stosuje się w przewlekłych stanach zapalnych. Ścięgna, więzadła, przyczepy mięśni – to miejsca, gdzie ta metoda przynosi efekty.
Kiedy konieczna jest endoprotezoplastyka stawu?
Endoprotezoplastyka to ostateczność, gdy inne metody zawiodą. To wymiana zniszczonego stawu na sztuczny, który ma przywrócić funkcję.
Zaawansowana choroba zwyrodnieniowa to główne wskazanie. Gdy chrząstka stawowa jest całkowicie zużyta, a ból uniemożliwia normalne funkcjonowanie.
Zniszczenie stawu w wyniku urazu może wymagać endoprotezoplastyki. Złamania śródstawowe, zwichnięcia z uszkodzeniem chrząstki – to sytuacje, gdy staw nie da się odtworzyć.
Choroby reumatologiczne prowadzące do zniszczenia stawów często kończą się endoprotezoplastyką. Reumatoidalne zapalenie stawów, łuszczycowe zapalenie stawów – to przykłady.
Martwica kości w obrębie stawu wymaga wymiany. Niedokrwienie prowadzi do obumarcia fragmentu kości, co niszczy staw.
W trakcie specjalizacji lekarz musi wykonać samodzielnie 20 całkowitych endoprotezoplastyki stawu biodrowego i 10 całkowitych endoprotezoplastyki stawu kolanowego(3). To konkretne liczby pokazujące wagę tych procedur.
Endoprotezoplastyka biodra to jedna z najskuteczniejszych operacji w medycynie. Pozwala odzyskać sprawność u pacjentów, którzy wcześniej ledwo się poruszali.
Endoprotezoplastyka kolana wymaga precyzji. Odpowiednie ustawienie implantów decyduje o trwałości protezy i funkcji stawu.
Nowoczesne endoprotezy są coraz trwalsze. Ceramika, polietylen o wysokiej gęstości, powłoki hydroksyapatytowe – to materiały wydłużające żywotność implantów.
Rehabilitacja po endoprotezoplastyce jest równie ważna jak sam zabieg. Bez odpowiednich ćwiczeń nawet najlepsza proteza nie spełni swojej funkcji.
To pokazuje, że odpowiedź na pytanie ortopeda czym się zajmuje obejmuje całe spektrum metod leczenia. Od prostych ćwiczeń po skomplikowane operacje – każda ma swoje miejsce w przywracaniu sprawności.
Etyka zawodowa ortopedy – standardy opieki nad pacjentem
Gdy już wiesz, ortopeda czym się zajmuje w sensie medycznym, czas poznać drugi filar tej profesji – etykę. To nie tylko wiedza i umiejętności, ale także wartości, które kierują pracą specjalisty.
Zawód ortopedy istnieje przede wszystkim po to, aby opiekować się pacjentem(1). Ta fundamentalna zasada stanowi punkt wyjścia dla wszystkich standardów etycznych w ortopedii.
Jakie są podstawowe zasady etyki w relacji lekarz-pacjent?
Relacja lekarz-pacjent stanowi centralny punkt wszystkich kwestii etycznych(1). To nie jest zwykła transakcja usługowa, ale szczególny rodzaj związku opartego na zaufaniu.
Relacja ta ma charakter umowny i opiera się na poufności, zaufaniu i uczciwości(1). Te trzy filary tworzą fundament, na którym buduje się cały proces leczenia.
Poufność oznacza, że wszystko, co powiesz ortopedzie, pozostaje między wami. Wyjątki dotyczą tylko sytuacji zagrożenia życia lub gdy prawo nakazuje ujawnienie informacji.
Zaufanie to dwustronna ulica. Pacjent ufa, że ortopeda działa w jego najlepszym interesie, a ortopeda ufa, że pacjent mówi prawdę i stosuje się do zaleceń.
Uczciwość wymaga szczerości z obu stron. Ortopeda musi mówić prawdę o diagnozie, rokowaniach i ryzykach, nawet gdy ta prawda jest trudna.
Autonomia pacjenta to kolejna kluczowa zasada. Ortopeda proponuje rozwiązania, ale ostateczna decyzja należy do pacjenta, który ma prawo wiedzieć i wybierać.
Bezstronność oznacza, że ortopeda traktuje wszystkich pacjentów jednakowo, niezależnie od ich pochodzenia, statusu społecznego czy innych cech.
Dlaczego informed consent jest tak ważny w ortopedii?
Informed consent, czyli świadoma zgoda, to nie formalność, ale proces edukacyjny. W ortopedii ma szczególne znaczenie ze względu na często inwazyjny charakter leczenia.
Proces uzyskiwania zgody zaczyna się od wyjaśnienia diagnozy. Ortopeda musi w zrozumiały sposób opisać, na co chorujesz i dlaczego.
Prezentacja opcji leczenia to kolejny krok. Każda metoda – od zachowawczej po operacyjną – musi zostać omówiona z zaletami i wadami.
Ryzyka i powikłania to trudna, ale konieczna część rozmowy. Pacjent ma prawo wiedzieć, co może pójść źle, nawet jeśli prawdopodobieństwo jest małe.
Korzyści z leczenia muszą być przedstawione realistycznie. Obietnice cudów są nieetyczne, bo prowadzą do rozczarowania i utraty zaufania.
Alternatywy, w tym brak leczenia, też muszą być omówione. Czasem obserwacja jest lepszym wyborem niż interwencja.
Czas na pytania i wątpliwości to integralna część procesu. Dobry ortopeda nie spieszy się z uzyskaniem podpisu, ale daje czas na przemyślenie decyzji.
Dokumentacja zgody to formalne potwierdzenie, ale nie zastępuje samego procesu. Podpis na formularzu bez zrozumienia jego treści jest bezwartościowy.
Jak ortopeda powinien rozwiązywać konflikty interesów?
Konflikty interesów w ortopedii mogą przybierać różne formy. Kluczowe jest ich rozpoznanie i właściwe zarządzanie nimi.
Konflikty finansowe pojawiają się, gdy ortopeda ma korzyść materialną z podjęcia określonej decyzji. Współpraca z firmami farmaceutycznymi, producentami implantów – to potencjalne źródła konfliktów.
Transparentność to najlepsza obrona przed zarzutami. Jeśli ortopeda ma jakiekolwiek powiązania finansowe, powinien o tym poinformować pacjenta.
Konflikty związane z badaniami naukowymi mogą wpływać na obiektywność. Ortopeda prowadzący badania nad nową metodą może być skłonny do jej nadużywania.
Recenzowanie przypadków przez niezależnych specjalistów pomaga zachować obiektywność. Drugie opinie nie są oznaką braku kompetencji, ale odpowiedzialności.
Konflikty personalne, np. leczenie członków rodziny lub przyjaciół, wymagają szczególnej ostrożności. Emocje mogą zaburzać obiektywność kliniczną.
Edukacja etyczna jest integralną częścią szkolenia. Specjalizacja w dziedzinie ortopedii i traumatologii narządu ruchu trwa 5 lat(3) i obejmuje także kształcenie w zakresie etyki.
Komitety etyczne w szpitalach służą jako wsparcie w trudnych sytuacjach. Ortopeda nie musi sam rozstrzygać wszystkich dylematów.
Samoregulacja zawodowa poprzez kodeksy etyczne tworzy ramy postępowania. Przynależność do organizacji zawodowych zobowiązuje do przestrzegania określonych standardów.
To pokazuje, że odpowiedź na pytanie ortopeda czym się zajmuje obejmuje nie tylko medycynę, ale także etykę. Bez tych zasad nawet najlepsza technika chirurgiczna traci sens, bo medycyna to przede wszystkim służba człowiekowi.
Najczęściej zadawane pytania (FAQ)
Czym różni się ortopeda od reumatologa?
To pytanie pada często, bo obaj specjaliści zajmują się bólami stawów, ale z zupełnie innych perspektyw. Kluczowa różnica tkwi w podejściu do problemu.
Ortopeda koncentruje się na mechanicznym aspekcie układu ruchu. Jego domena to struktury: kości, stawy, więzadła, ścięgna, mięśnie. Gdy coś się w tych strukturach uszkodzi, złamie, zużyje lub ulegnie deformacji, to właśnie do ortopedy trafiasz.
Reumatolog patrzy na układ ruchu przez pryzmat procesów zapalnych i immunologicznych. Jego pacjenci to osoby z chorobami autoimmunologicznymi, gdzie układ odpornościowy atakuje własne tkanki.
W praktyce często współpracują. Pacjent z reumatoidalnym zapaleniem stawów najpierw trafia do reumatologa, który kontroluje proces zapalny lekami. Gdy jednak stawy ulegną zniszczeniu, potrzebna jest interwencja ortopedy, np. endoprotezoplastyka.
Ortopeda to chirurg, reumatolog – internista. To kolejna zasadnicza różnica. Ortopeda wykonuje zabiegi operacyjne, reumatolog leczy farmakologicznie.
Od jakiego wieku można konsultować dziecko u ortopedy?
Ortopedia dziecięca to odrębna specjalizacja, a konsultacje mogą zaczynać się bardzo wcześnie, nawet w pierwszych dniach życia. Nie ma dolnej granicy wieku, jeśli chodzi o potrzebę diagnostyki.
Noworodki często są badane pod kątem dysplazji stawów biodrowych już w szpitalu po porodzie. Wczesne wykrycie tej wady pozwala na skuteczne leczenie zachowawcze, bez konieczności operacji.
Niemowlęta konsultuje się przy podejrzeniu wad wrodzonych, asymetrii ułożeniowej czy opóźnień w rozwoju motorycznym. Ortopeda dziecięcy ocenia, czy dziecko rozwija się prawidłowo.
Dzieci w wieku przedszkolnym i szkolnym trafiają do ortopedy z powodu wad postawy, koślawości kolan, płaskostopia czy bólów wzrostowych. To okres intensywnego rozwoju, który wymaga czujnej obserwacji.
Młodzież często potrzebuje konsultacji z powodu urazów sportowych, skoliozy czy choroby Osgood-Schlattera. Okres dojrzewania to czas zwiększonej aktywności i specyficznych problemów ortopedycznych.
Pamiętaj, że specjalizacja w dziedzinie ortopedii i traumatologii narządu ruchu trwa 5 lat(3), a dodatkowe szkolenie z ortopedii dziecięcej wymaga jeszcze więcej czasu i doświadczenia.
Czy do ortopedy potrzebne jest skierowanie?
Odpowiedź zależy od tego, jak chcesz się leczyć – w ramach Narodowego Funduszu Zdrowia czy prywatnie. To kluczowe rozróżnienie, które wpływa na dostępność i czas oczekiwania.
W ramach NFZ skierowanie od lekarza podstawowej opieki zdrowotnej (lekarza rodzinnego) jest obowiązkowe. Bez tego dokumentu nie umówisz się na wizytę refundowaną przez fundusz.
Skierowanie powinno zawierać konkretne informacje: twoje dane, rozpoznanie lub objawy, które wymagają konsultacji specjalistycznej oraz dane lekarza kierującego. Im dokładniejsze, tym lepiej.
W przypadku pilnych spraw, np. po urazie, lekarz rodzinny może wystawić skierowanie „pilne”, co teoretycznie skraca czas oczekiwania. W praktyce terminy i tak bywają długie.
Do ortopedy prywatnie możesz iść bez skierowania. Płacisz za wizytę z własnej kieszeni lub z ubezpieczenia dodatkowego, jeśli je masz. To droższa opcja, ale zwykle szybsza.
Niektóre prywatne przychodnie mają kontrakty z NFZ. Wtedy potrzebujesz skierowania, ale płacisz tylko za ewentualne dodatkowe usługi nieobjęte kontraktem.
W nagłych przypadkach, np. po urazie z podejrzeniem złamania, możesz udać się bezpośrednio na szpitalny oddział ratunkowy. Tam ortopeda obejrzy cię bez skierowania, ale to rozwiązanie tylko dla sytuacji wymagających pilnej interwencji.
Pamiętaj, że niezależnie od ścieżki, relacja lekarz-pacjent ma charakter umowny i opiera się na poufności, zaufaniu i uczciwości(1). To zasada, która obowiązuje zarówno w publicznej, jak i prywatnej opiece.
Źródła
- https://www.aaos.org/about/meet-aaos/Ethics-Professionalism/code/
- https://www.facs.org/for-medical-professionals/education/programs/so-you-want-to-be-a-surgeon/section-iii-surgical-specialties/orthopaedic-surgery/
- https://remedium.md/encyklopedia-rezydentur/ortopedia-i-traumatologia-narzadu-ruchu






